Texte en attente de traduction - Texte original en allemand
Résumé
Depuis mi-novembre 2021, en Suisse les cas de SARS-CoV-2 signalés sont en augmentation, avec un temps de doublement d’environ deux semaines (section 1 ci-dessous). Cela correspond à une augmentation hebdomadaire d’environ 40%. On s’attendait à ce que la charge dans les hôpitaux augmente en suivant la même dynamique et avec un décalage dans le temps. En fait, le nombre de nouvelles hospitalisations augmente actuellement de 40% par semaine: nous nous attendons donc à un doublement des nouvelles hospitalisations après deux semaines. En outre, environ 160 lits dans les unités de soins intensifs (USI) sont actuellement occupés, pour une augmentation de 20% par semaine (12-28%). Nous expliquons (section 4 ci-dessous) qu’à partir d’environ 200 patientes et patients COVID-19 aux soins intensifs, les interventions sont reportées. À partir d’environ 300 patientes et patients COVID-19 aux soins intensifs, la qualité habituelle du traitement ne peut plus être assurée et un triage implicite a lieu. Si la dynamique reste constante, cette limite sera atteinte dans le courant du mois de décembre. Dans l’ensemble, nous calculons que la charge de morbidité potentielle future est du même ordre de grandeur que la charge de morbidité totale actuelle, ce qui correspond également à des estimations pour l’Allemagne[1].
La situation épidémiologique en Suisse évolue de façon similaire à la situation que connaît l’Autriche, avec un décalage d’environ 3 à 5 semaines (section 3 ci-dessous). Le nombre de cas confirmés ainsi que le taux d’hospitalisation et d’occupation des lits de soins intensifs ont augmenté à un rythme similaire dans les deux pays au cours des dernières semaines. Pour ce qui est du nombre de cas, la situation actuelle est comparable à celle qui prévalait en Autriche il y a environ trois semaines. En ce qui concerne les données hospitalières, la situation en Suisse est comparable à celle qui prévalait en Autriche il y a environ 5 semaines. Si la dynamique reste la même, on s’attend à ce qu’au cours du mois de décembre la situation épidémiologique de la Suisse soit similaire à celle que l’Autriche connaît en ce moment.
La première, la deuxième et la troisième vaccination permettent d’éviter durablement les cas de maladie (section 2 ci-dessous). Jusqu’à présent, l’objectif premier de la campagne de vaccination était de protéger les personnes contre une hospitalisation. Une analyse des données suisses et internationales montre que, peu de temps après l’administration de la deuxième dose de vaccin, la protection contre l’hospitalisation est de 90 à 95 % ; cela signifie que les personnes non vaccinées sont 10 à 20 fois plus susceptibles d’être hospitalisées à cause du COVID-19 que les personnes vaccinées. Après 4 à 6 mois, la protection dans la population âgée a chuté, à environ 60-80% (c’est-à-dire que les personnes non vaccinées ont 3 à 5 fois plus de probabilités d’être hospitalisées que les personnes vaccinées), ce qui entraîne une augmentation des hospitalisations des personnes doublement vaccinées dans cette tranche d’âge. La protection demeure élevée dans la population plus jeune, mais elle montre maintenant des signes d’une légère diminution dans les données internationales. L’administration d’une troisième dose de vaccin permettra de faire remonter cette protection à au moins 95%. Ainsi, les personnes ayant reçu une troisième dose de vaccin courent 20 fois moins le risque que les personnes non vaccinées d’être hospitalisées à la suite d’une infection.
La troisième vaccination poursuit deux objectifs (section 1 ci-dessous et nouvelle policy brief [2]). Le premier est de réduire le nombre d’hospitalisations dues au COVID-19 en rétablissant une protection de 95 % contre les hospitalisations. Si la plupart des personnes doublement vaccinées recevaient une troisième dose de vaccin avant d’être infectées, cela permettrait d’éviter environ 10 000 à 20 000 hospitalisations en Suisse chez les personnes de plus de 70 ans. La double vaccination de toutes les personnes non encore vaccinées avant qu’elles ne soient infectées réduit également la charge de morbidité de 10’000 à 20’000 hospitalisations.
Le deuxième objectif important de la troisième vaccination est de réduire le nombre d’infections (section 1 ci-dessous et policy brief2). Immédiatement après la double vaccination avec un vaccin à ARNm, la protection contre l’infection atteint 90-95%. Cela signifie qu’une personne non vaccinée est 10 à 20 fois plus susceptible d’être infectée par le SARS-CoV-2 qu’une personne vaccinée. Après 6 mois, la protection est tombée à environ 50%. Cela signifie qu’une personne non vaccinée est deux fois plus susceptible d’être infectée par le SARS-CoV-2 qu’une personne vaccinée. Toutes les personnes qui ont été vaccinées au début de l’été ont donc entre-temps un risque significativement accru d’être infectées. Le personnel de santé, qui a été vacciné beaucoup plus tôt et qui est fortement exposé, court un risque particulièrement élevé. Avec une troisième dose de vaccin, il retrouve une protection à 95%. Cet effet protège les individus d’une infection avec d’éventuelles altérations de la santé aiguës ou à long terme, et contribue à ralentir la vague épidémique en Suisse.
L’envergure de l’effet positif produit par une troisième dose de vaccin sur les hospitalisations et les contaminations dépend du rythme de la vaccination. À la fin du mois de décembre 2021, pour 37% des personnes, plus de 6 mois se seront écoulés depuis leur deuxième injection de vaccin[3] . Il faudrait donc qu’en moyenne 1% des personnes par jour reçoivent un vaccin de rappel d’ici la fin de l’année pour que toutes les personnes doublement vaccinées depuis 6 mois puissent être vaccinées pour la troisième fois d’ici fin 2021.
Afin de maintenir le système de santé et de protéger les enfants ainsi que les personnes insuffisamment protégées par la vaccination, il est efficace de réduire les situations à haut risque de transmission du virus, en complément des première, deuxième et troisième vaccinations. Les outils efficaces qui ont pour but d’éviter les fermetures ont déjà été discutés à plusieurs reprises (par exemple, la section 3.1 dans [4]). Outre une réduction générale du nombre de contacts à haut risque de transmission, il est judicieux de combiner des mesures telles que le port de masques, la distanciation, une bonne ventilation, les certificats et les tests faits régulièrement. En ce qui concerne les certificats, il convient de noter qu’avec la règle des 3G (personnes testées, guéries, vaccinées), les personnes testées ne sont pas protégées contre l’infection: par conséquent, en temps de circulation du virus élevée, le port systématique d’un masque tombe sous le sens (section 3.1 dans 4). Lors de manifestations se composant uniquement de personnes vaccinées et guéries (règle des 2G), les participants et participantes sont encore protégés contre l’infection à environ 50% au moins, même si la vaccination remonte à plus longtemps (section 1 ci-dessous). D’une manière générale, s’il faut renoncer aux masques, la troisième vaccination ou un test même des personnes vaccinées et guéries peut réduire encore le nombre de contaminations lors des manifestations.
Les enfants ne peuvent pas encore être protégés contre l’infection en se faisant vacciner (section 6 ci-dessous). Dans les écoles, le risque d’importants foyers épidémiques peut être réduit grâce à des masques, à des tests réguliers et à une ventilation à l’aide de capteurs de CO2 (section 3.2 du rapport scientifique du 17.8.21,[4] et section 2 du rapport scientifique du 21.9.21,[5]). En outre, les enfants peuvent être protégés contre l’infection par une troisième vaccination des personnes de leur entourage jusqu’à ce qu’ils aient eux-mêmes la possibilité de se faire vacciner. Avec une vaccination, les enfants pourront se protéger contre l’infection et en même temps ralentir davantage la circulation du virus. Aux États-Unis, plus d’un million d’enfants ont déjà été vaccinés. En Suisse, Moderna et BioNTech ont déposé une demande d’autorisation auprès de Swissmedic pour la vaccination des enfants de moins de 12 ans,[6] (Moderna 6-11 ans, BioNTech 5-11 ans).
En résumé, il apparaît qu’une réduction des contaminations – et donc un ralentissement de la vague épidémique en Suisse – présente une série d’avantages de taille. Premièrement, cela permet aux gens de se vacciner avec une troisième dose avant d’être infectés, et donc d’être beaucoup mieux protégés contre la maladie et l’hospitalisation. De la sorte, on ne fait pas que temporiser avec le nombre d’infections et d’hospitalisations attendues : on le réduit réellement et durablement. Deuxièmement, la propagation et, par conséquent, le pic de charge dans le système de santé se ralentissent. Ceci parce que davantage de personnes peuvent être vaccinées une troisième fois et parce que les hospitalisations qui surviennent malgré tout (chez les non-vaccinés comme chez les vaccinés) se répartissent sur une plus longue période. Troisièmement, cela augmente les chances que le déroulement normal de l’enseignement puisse être maintenu et que les enfants qui le souhaitent puissent se faire vacciner avant d’être infectés.
Explications détaillées
1. Situation épidémiologique
Situation générale
L’épidémie de SARS-CoV-2 est actuellement causée presque exclusivement par le variant Delta, qui a supplanté les variants qui circulaient durant l’été. Le nombre de cas et d’hospitalisations a augmenté entre la fin du mois de juin et mi-août 2021 pour ensuite se stabiliser à un niveau élevé pendant un mois, avant de diminuer à nouveau au début de septembre 2021. Depuis mi-octobre 2021, les cas augmentent à nouveau significativement. Cette progression, depuis l’avant-dernière semaine, est significative dans chacune des grandes régions. Au cours des dernières semaines, le nombre de cas a augmenté d’environ 40% par semaine (actuellement 40%, intervalle d’incertitude (IC): 95% – 27-54%). Depuis cette semaine, les hospitalisations augmentent également de manière significative, de 40% par semaine (IC 95% : 23-61%) – ce à quoi on s’attendait compte tenu de l’augmentation du nombre de cas. De même, depuis la semaine dernière, l’occupation des unités de soins intensifs par des patientes et patients COVID-19 augmente de manière significative, avec un taux de 20% (IC 95% : 12-28%) par semaine.
Des études de simulation de l’ECDC prévoient que, dans les pays européens où la couverture vaccinale est similaire à celle de la Suisse, la charge maximale des hospitalisations pourrait dépasser celle de l’année dernière d’ici fin novembre 2021[7]. La recrudescence de l’épidémie de cet automne ayant commencé plus tard qu’à l’automne 2020, mais aussi plus tard que dans d’autres pays d’Europe centrale, nous ne prévoyons pas encore de dépassement de la charge maximale à la fin du mois de novembre. Cependant, un tel scénario ne peut être exclu dans le courant de l’hiver. L’augmentation rapide des hospitalisations que l’on peut observer sera très difficile à gérer pour le système de santé, qui reste très sollicité.
Dynamique
Depuis le début du mois de septembre jusqu’à fin octobre 2021, l’épidémie de SARS-CoV-2 s’est inscrite en recul (Re<1). Or, depuis fin octobre 2021, l’estimation de la valeur R est à nouveau nettement supérieure à 1. La moyenne sur sept jours du nombre de reproduction dans l’ensemble du pays est de 1,34 (intervalle de confiance, IC 95 % : 1,25-1,44), ce chiffre reflétant le niveau de circulation du virus enregistré dans la semaine du 06.11. au 12.11.2021[8].
Les estimations sur une base journalière du taux de reproduction effectif Re pour l’ensemble de la Suisse sont de :
- 1,33 (IC 95 % : 1,24-1,42) sur la base des cas confirmés au 12.11.2021.
- 1,24 (IC 95%: 1,07-1,42) sur la base des hospitalisations, au 06.11.2021. Pour une comparaison sur la base des cas confirmés, le Re est estimé à 1,35 (IC 95%: 1,26-1,43) pour le même jour.
- 1,22 (IC 95 % : 0,82-1,7) sur la base des décès (au 31.10.2021). Pour une comparaison sur la base des hospitalisations, le Re est estimé à 1,2 (IC 95% : 1,02-1,41) pour le même jour. Sur la base des cas confirmés, le Re est estimé à 1,28 (IC 95 % : 1,21-1,35) pour le même jour.
Les estimations pourraient être rectifiées en raison des décalages temporels des notifications et des fluctuations dans les données. Nous soulignons que les valeurs Re reflètent le niveau de circulation du virus avec un décalage, car un certain laps de temps s’écoule entre l’infection et le résultat du test ou, éventuellement, le décès. Pour les valeurs Re basées sur le nombre de cas, ce délai est d’au moins 10 jours, et jusqu’à 23 jours pour les décès.
En parallèle, nous déterminons les taux de variation des cas confirmés, des hospitalisations et des décès au cours des 14 derniers jours[9]. Le nombre des cas confirmés a augmenté de 40% (IC : 55% à 27%) par semaine, le nombre d’hospitalisations de 41% (IC : 61% à 23%) et le nombre de décès de 28% (IC : 95% à -16%). Ces valeurs reflètent l’incidence de l’infection survenue il y a plusieurs semaines.
Notre dashboard permet de suivre l’évolution des chiffres pour le nombre de cas, d’hospitalisations et de décès, stratifiés par âge[10]. Le nombre de cas augmente de manière significative dans tous les groupes d’âge. C’est dans le groupe d’âge des 0-9 ans que cette augmentation est la plus forte, avec 56% par semaine – alors qu’elle est la plus faible dans le groupe d’âge des 80 ans et plus, à 22%. Les hospitalisations ont augmenté de manière significative au cours des 14 derniers jours observés dans les groupes d’âge de 30 à 39 ans, de 60 à 69 ans et de plus de 80 ans. Les hospitalisations quotidiennes sont encore principalement à un chiffre dans chaque classe d’âge, ce qui rend difficile l’estimation de leurs tendances dans le temps.
Chiffres absolus
Le nombre cumulé de cas confirmés au cours des 14 derniers jours est de 681 pour 100 000 habitants. La positivité est de 12,5% (au 19.11.2021, soit le dernier jour pour lequel seules quelques notifications tardives sont attendues). Le nombre de personnes nouvellement hospitalisées chaque jour dépasse 50 sur une moyenne de 7 jours. Actuellement, la majorité des personnes hospitalisées ont contracté la maladie en Suisse (fig. 1). Le nombre de personnes atteintes de COVID-19 et hospitalisées dans les unités de soins intensifs s’est situé, au cours des 14 derniers jours, entre 140 et 191[11]; la variation était de 20% (IC : 28% à 12%) par semaine. Le nombre de décès confirmés en laboratoire au cours des 14 derniers jours s’est situé entre 2 et 13 par jour[12].
Nouvelles variantes
Depuis la semaine 26, Delta est le variant viral dominant en Suisse. Cette variante, décrite à l’origine en Inde, a une fréquence de 100 % parmi les cas séquencés depuis la semaine 38[13]. À partir de cette augmentation de la fréquence du variant Delta en Suisse, on peut calculer un avantage de transmission de 58% (IC 95 %: 56-60%) par rapport au variant Alpha, ce qui correspond aux estimations de l’avantage de transmission de 56 % (IC 95 % : 34 %-81 %) en Angleterre[14]. En raison de cet avantage de transmission, le variant Delta est désormais dominant dans de nombreuses régions du monde.
Le 20 octobre 2021, Public Health England a déclaré AY.4.2, un sous-variant de Delta, comme « variant under investigation » (VUI-21OCT-01)[15]. En Angleterre, l’avantage de croissance de AY.4.2 a été estimé à 17% par rapport aux autres sous-variants Delta. AY.4.2 y avait une fréquence de 5,9% au cours de la semaine 40[16] . Ce variant a été retrouvé environ 70 fois en Suisse ces 2 derniers mois, avec une fréquence de 0,4% pendant la semaine 44[17].
La variante Delta cause des évolutions plus sévères de la maladie que les souches précédemment dominantes en Suisse. Dans une vaste étude menée en Angleterre, on a observé que les patientes et les patients atteints par le variant Delta présentaient un risque d’hospitalisation plus de deux fois supérieur à celui des patientes et patients atteints par la variante Alpha[18]. Une augmentation similaire du risque a été observée en Écosse [19] et au Canada[20].
Protection vaccinale dans le temps avec deux doses de vaccin
La vaccination a plusieurs effets : elle protège contre l’infection, contre la transmission de l’infection, contre les évolutions graves et contre les décès dus au COVID-19. Il est important de bien faire la distinction entre ces effets, car ceux-ci diminuent à des rythmes différents dans le temps et selon les groupes d’âge. Les vaccins permettent donc de réduire à la fois la propagation et la charge de morbidité. Le choix de l’un ou l’autre de ces deux objectifs est déterminant pour la stratégie de vaccination, à savoir quels groupes d’âge l’on vaccine et à quel moment, ainsi que de l’opportunité de recourir à une troisième injection.
Dans ce qui suit, nous présentons brièvement ce que l’on sait de ces effets de la vaccination et de leur diminution dans le temps :
Protection par deux doses de vaccin contre l’infection (symptomatique et asymptomatique)
L’efficacité de la vaccination sur les infections, y compris les infections asymptomatiques, est difficile à évaluer, car les infections asymptomatiques sont particulièrement difficiles à détecter. Les preuves convergent vers une efficacité réduite des vaccins à ARNm contre les infections au variant Delta du SARS-CoV-2, y compris les infections asymptomatiques. Selon les données fournies par Israël, le vaccin de BioNTech/ Pfizer a une efficacité contre l’infection de 39 % (IC 95 % : 9-59 %) [21], et de 79 % (IC 95 % : 75-82 %) selon les données récoltées en Écosse [22]. Un rapport de l’étude REACT a calculé que l’efficacité du vaccin contre l’infection était de 49 % (IC 95% : 22-67 %)[23] (ce rapport n’opère pas de distinction entre les vaccins utilisés en Angleterre).
Protection par deux doses de vaccin contre l’infection symptomatique
La protection vaccinale contre les infections symptomatiques par le variant Delta est réduite par rapport aux infections par les variants viraux dominants en 2020 et par Alpha. Dans les études pivots, l’efficacité contre les variants viraux dominants en 2020 a été estimée à 95 % (IC 95 % : 90-98 %) pour BioNTech/ Pfizer[24] et à 94 % (IC 95 % : 89-97 %) pour Moderna[25]. Selon un rapport de Public Health England[26], l’efficacité est passée de 89 % (IC 95 % : 87-90 %) contre le variant Alpha, à 79 % (IC 95 % : 78-80 %) contre la variante Delta (voir également [27] ,[28]; BioNTech/ Pfizer). D’après les données canadiennes, l’efficacité contre les infections symptomatiques par la variante Delta est de 85 % (IC 95 % : 78-89 %)[29] (BioNTech/ Pfizer et Moderna). Une étude réalisée en Californie[30] estime à 87 % (IC 95 % : 84-89 %) l’efficacité du vaccin Moderna contre l’infection par le virus Delta, et à 98 % (IC 95 % : 97-99 %) contre l’infection par le virus Alpha. Selon cette étude, l’efficacité contre le variant Delta est tombée à 80 % (IC 95 % : 70-87 %) après cinq mois. Deux études menées en Israël estiment que l’efficacité de BioNTech/Pfizer n’est que de 40% (IC 95% : 9-61%) six mois après la deuxième dose de vaccin[31], et que la probabilité d’infections post-vaccinales est plus de deux fois plus élevée après trois mois[32]. Une nouvelle étude réalisée en Suède[33] estime que, pour le vaccin BioNTech/Pfizer, la protection contre l’infection symptomatique passe de 92 % (IC 95 % : 92-93 %) deux à quatre semaines après la vaccination, à une protection vaccinale statistiquement non significative après 210 jours. Pour le vaccin Moderna, la protection est passée de 96 % (IC 95 % : 94-97 %) deux à quatre semaines après la vaccination, à 59 % (IC 95 % : 18-79 %) après 180 jours. Les estimations de cette étude se réfèrent principalement au variant Delta. En résumé, cela signifie que 6 mois après une double vaccination avec un vaccin à ARNm, on estime que le risque de contracter le variant Delta est réduit de moitié par rapport aux personnes non vaccinées.
Protection par deux doses de vaccin contre les évolutions graves/l’hospitalisation
La protection vaccinale contre une évolution grave de la maladie demeure initialement élevée pour le variant Delta également. L’efficacité est d’environ 96% (IC 95 %: 91-98 %) selon les données récoltées en Grande-Bretagne 34,35, et de 88 % (IC 95 %: 78,9-93,2 %) selon les données concernant Israël 36. Ces estimations se réfèrent à la protection dont bénéficient les vaccinés par rapport aux non-vaccinés et ne sont pas ventilées en fonction des différents vaccins utilisés dans ces pays. Selon une prépublication37 basée sur des données provenant de Californie, le vaccin de Moderna offre une protection de 98 % (IC 95 % : 93-99 %) contre l’hospitalisation suite à une infection par le variant Delta. Selon une prépublication parue en Israël38, des analyses effectuées par Public Health England[39] et une étude menée en Suède[54], la protection contre les évolutions graves de la maladie semble diminuer avec le temps. Dans la section 2, nous présentons des analyses correspondantes, basées sur des données suisses, qui aboutissent à des conclusions comparables.
Protection par deux doses de vaccin contre la transmission du virus
Effet de la troisième dose de vaccination
Protection de la troisième dose de vaccination contre l’infection
Un certain nombre d’études montrent qu’une troisième dose de vaccin améliore la protection contre l’infection. Avec une troisième dose de vaccin, la protection contre l’infection passe d’environ 50 % à au moins 95 % dans tous les groupes d’âge[44], y compris chez les plus de 60 ans [45]. Selon une nouvelle prépublication réalisée en Angleterre, une troisième dose du vaccin de BioNTech/Pfizer augmente à 94% (IC 95%: 93-95%) [46] la protection contre l’infection symptomatique chez les plus de 50 ans. Cette amélioration va dans le sens que deux prépublications[47], [48], qui décrivent qu’une troisième dose de vaccination multiplie par 10 le niveau d’anticorps neutralisants (par rapport au niveau immédiatement avant la troisième dose de vaccination). En même temps, en cas d’infection, la charge virale est réduite[49] et donc probablement aussi la transmission de l’infection après une troisième dose de vaccination.
En résumé, la protection contre l’infection passe d’un multiple de 2 à un multiple de 20 voire davantage chez les personnes ayant reçu une troisième dose de vaccin par rapport aux personnes non vaccinées, et ce, dans tous les groupes d’âge.
Protection contre l’hospitalisation
La protection contre l’hospitalisation par une troisième dose de vaccin a été estimée à 93 % chez les personnes de plus de 40 ans par rapport à un groupe témoin qui avait reçu sa deuxième dose de vaccin il y a plus de 5 mois, et à 95 % [51] chez les personnes de plus de 60 ans. Chez les plus de 80 ans en particulier, la protection passe de 80 % à 95 %[52]. Dans la section 2, nous estimons combien d’hospitalisations en Suisse pourraient être évitées par l’injection d’une troisième dose.
Objectifs d’une campagne de vaccination
La campagne de vaccination suisse avait pour objectif premier de mettre en place rapidement une protection de la population contre les formes graves de la maladie. Par conséquent, deux doses de vaccin ont été administrées à un intervalle très rapproché (généralement 3-4 semaines). Pour d’autres vaccins non réplicatifs, l’immunisation de base n’est considérée comme complète qu’avec une troisième dose après 6-12 mois (par exemple, hépatite A et B, MEVE, Haemophilus influenzae type B, poliovirus, diphtérie, tétanos ou coqueluche). Une troisième dose de vaccination n’a donc rien d’exceptionnel ; elle pourrait conduire à une protection plus durable dans tous les groupes d’âge, rendant les vaccinations de rappel annuelles optionnelles pour l’ensemble de la population. À long terme, après un schéma vaccinal à trois doses, les infections naturelles bénignes pourraient potentiellement générer une large protection également contre les nouveaux variants et faciliter la transition vers l’endémicité du SARS-CoV-2.
Si l’objectif principal de la campagne de vaccination est de réduire le risque individuel d’hospitalisation, des troisièmes doses de vaccination pour la population plus âgée sont actuellement indiquées sur la base des données internationales ainsi que des données suisses (voir également les analyses de la task force du 21.9.2021) : annexe A de [53].
Si l’objectif est de réduire les infections, une troisième vaccination (6 mois après la deuxième dose de vaccination) est indiquée dans tous les groupes d’âge, sur la base des données (voir également le chapitre conclusions de la policy brief du 25.6.2021[54]). Ces troisièmes doses de vaccination seraient un outil efficace pour réduire le nombre d’infections cet hiver. (La protection contre l’infection, passe d’un multiple de 2 à 20 après la troisième dose par rapport aux personnes non vaccinées, voir ci-dessus). Dans un document de synthèse55 publié la semaine dernière, des scientifiques allemands – s’appuyant sur des simulations – affirment qu’une campagne de rappel à un taux de vaccination de 7 % par semaine pourrait déjà montrer les premiers effets sur la propagation des infections après un mois. Cette réduction des infections permet de ralentir la circulation du virus et donc la pression sur le système de santé. En même temps, les personnes qui ne peuvent pas se protéger par la vaccination (les enfants de moins de 12 ans, par exemple) peuvent être protégées par la troisième vaccination des parents ou des personnes qui s’occupent d’eux: en effet ces personnes, bénéficiant d’une protection 20 fois plus élevée contre l’infection après la troisième vaccination, réduisent donc le risque d’être porteur du virus. Le fait d’éviter les infections peut réduire davantage la prévalence des conséquences tardives ou à long terme de COVID-19 (syndrome post-COVID-19, ou COVID long) sur la santé. Dans la section 2, nous présentons des estimations détaillées du nombre d’hospitalisations qui pourraient être évitées par une troisième dose de vaccin.
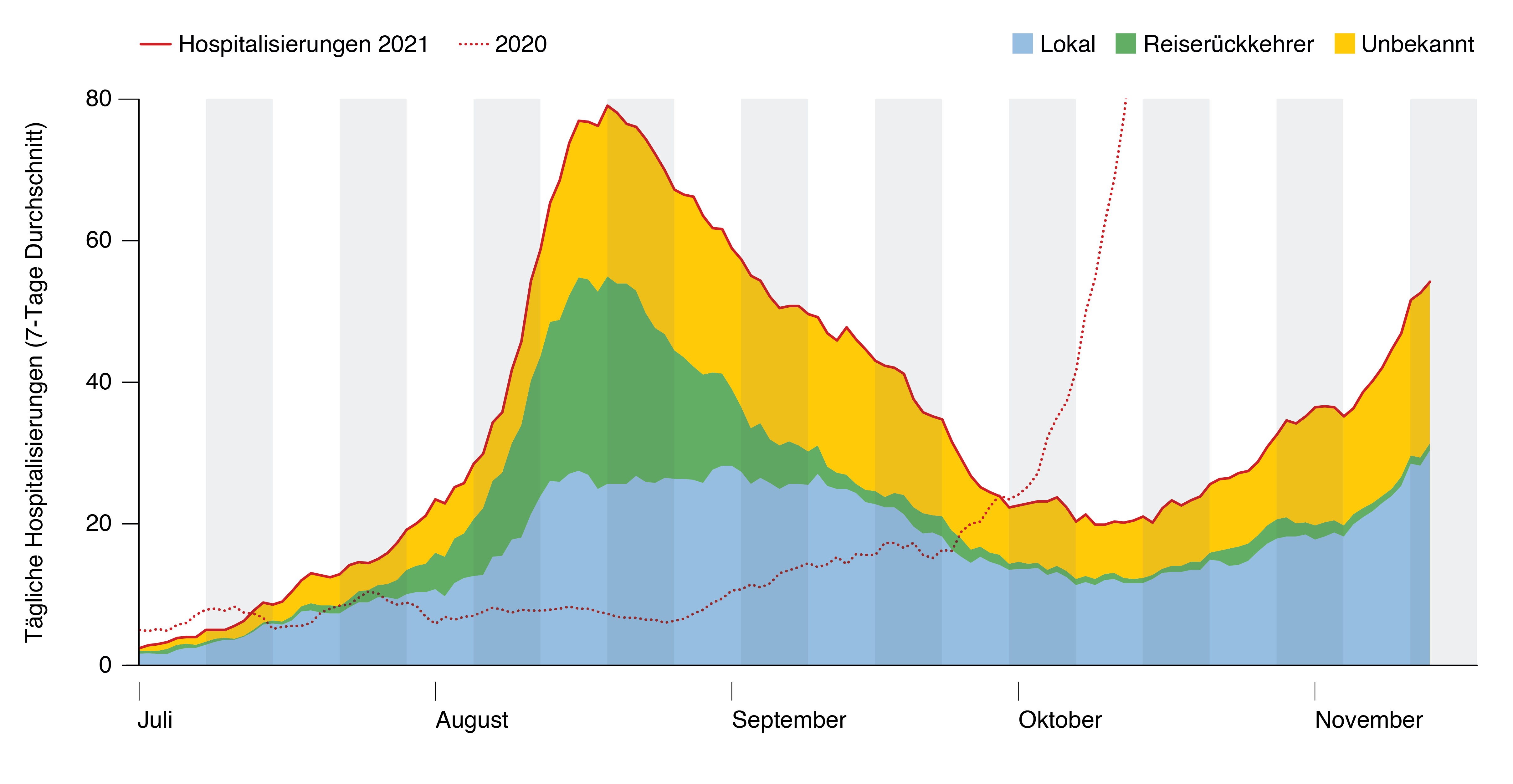
Figure 1. Proportion de personnes hospitalisées indiquant comme lieu d’infection « Suisse » (bleu), « suite à un voyage » (vert) et « inconnu » (jaune). Source : OFSP
[En haut : ligne orange : hospitalisations 2021
Axe des coordonnées : Hospitalisations par jour (moyenne 7 jours)
Axe des abscisses : juillet – août – septembre – octobre – novembre]
2. Efficacité du vaccin en Suisse contre l’hospitalisation
L’efficacité des vaccins contre l’hospitalisation peut être estimée sur la base de données suisses en mettant en relation la proportion de personnes hospitalisées dans chaque classe d’âge qui sont vaccinées avec la proportion totale de personnes vaccinées dans cette classe d’âge. La figure 2 montre le pourcentage et le nombre absolu de patientes et patients hospitalisés qui ont été entièrement vaccinés. Cette proportion a fortement augmenté chez les plus de 80 ans ces dernières semaines sans que la couverture vaccinale ait fortement progressé dans le même temps – ce qui indique une diminution de la protection. Les figures 3 et 4 quantifient cette protection.
La protection vaccinale contre l’hospitalisation est quantifiée à environ 90 % voire plus dans tous les groupes d’âge en juillet, août et septembre 2021 (fig. 3). En octobre et novembre, nous observons en Suisse une tendance à la baisse de l’efficacité dans les classes d’âge plus élevées. Pour le mois de novembre, ces estimations sont mises à jour en permanence. Une diminution était attendue sur la base de données internationales[56],[57] (voir également ci-dessus et [58]). Pour la protection vaccinale contre le décès par le COVID-19, les intervalles d’incertitude sont nettement plus importants (figure 4).
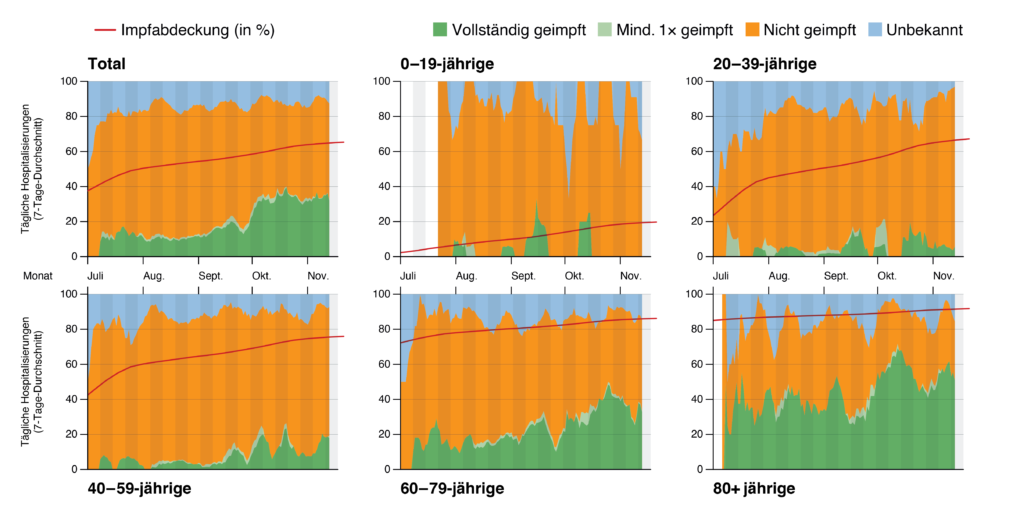
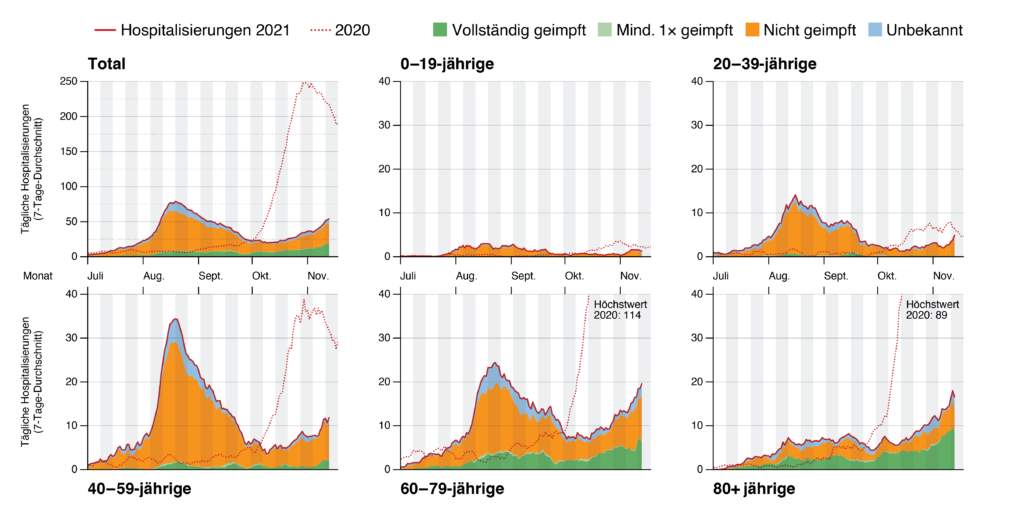
Figure 2 : Proportion (en haut) et nombre absolu (en bas) de patientes et patients hospitalisés qui sont entièrement vaccinés.
[1er diagramme : Couverture vaccinale (en %) – vert foncé : entièrement vaccinés – vert clair : ont reçu au moins 1 dose de er – orange : non vaccinés – gris : inconnu
Total 0-19 ans 20-39 ans
40-59 ans 60-79 ans 80 et plus
[2e : Couverture vaccinale (en %) – vert foncé : entièrement vaccinés – vert clair : ont reçu au moins 1 dose de vaccin – orange : non vaccinés – gris : inconnu
Total 0-19 ans 20-39 ans
40-59 ans 60-79 ans 80 et plus
dans les deux derniers diagrammes] valeur maximale 2020 valeur maximale 2021]
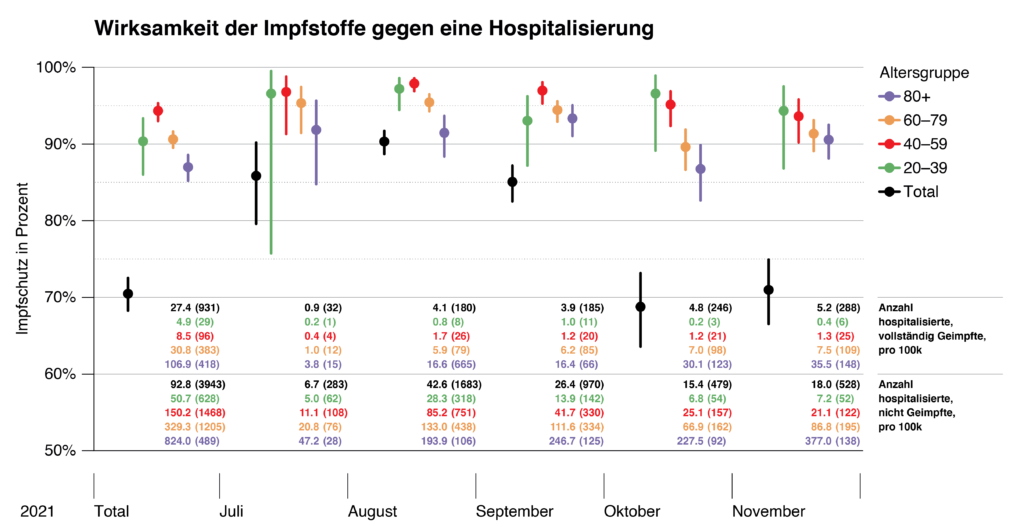
Figure 3: Efficacité des vaccins contre l’hospitalisation. Les chiffres indiqués correspondent au nombre d’hospitalisations pour 100 000, les chiffres entre parenthèses au nombre absolu d’hospitalisations au cours du mois respectif. L’analyse pour le mois de novembre se base uniquement sur les données de la première moitié du mois. Les barres d’erreur sont des intervalles d’incertitude à 95%. Les barres noires (total) ne distinguent pas les catégories d’âge et sont donc déformées par le paradoxe de Simpson[59].
[Axe des ordonnées : protection vaccinale en % Groupes d’âge
Nombre de personnes hospitalisées, entièrement vaccinées pour 100 k
Nombre de personnes hospitalisées, non vaccinées pour 100 k
Axe des abscisses : juillet – août – septembre – octobre – novembre]
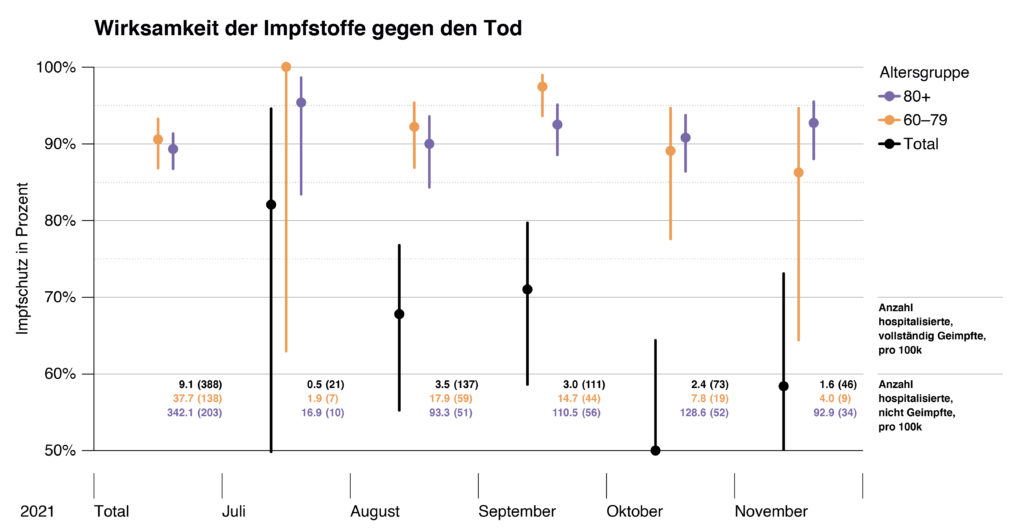
Figure 4: Efficacité des vaccins contre les décès. Les chiffres indiqués correspondent au nombre de décès par COVID-19 pour 100 000, les chiffres entre parenthèses au nombre absolu de décès par COVID-19 au cours du mois respectif. L’analyse pour le mois de novembre se base uniquement sur les données de la première moitié du mois. Les barres noires (total) ne distinguent pas les catégories d’âge et sont donc déformées par le paradoxe de Simpson[60].
[Axe des ordonnées : protection vaccinale en % Groupes d’âge
Nombre de personnes hospitalisées, entièrement vaccinées pour 100 k
Nombre de personnes hospitalisées, non vaccinées pour 100 k
Axe des abscisses : juillet – août – septembre – octobre – novembre]
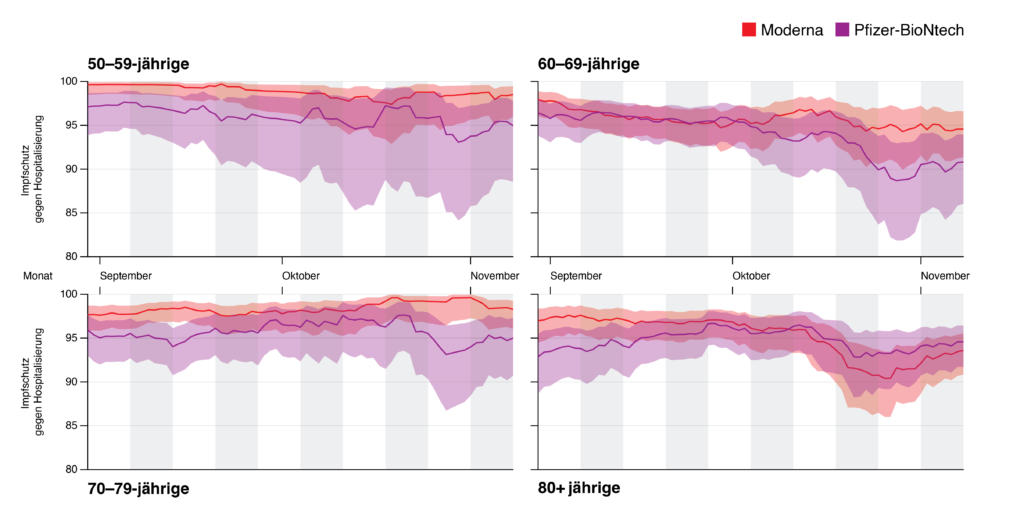
Figure 5 : Efficacité du vaccin contre l’hospitalisation, ventilée par type de vaccin (Moderna et Pfizer/BioNTech).
[Axe des ordonnées : protection vaccinale contre les hospitalisations
Abscisse : Septembre – octobre – novembre
70-79 ans 80 ans et plus]
Effet de la troisième vaccination sur la réduction des hospitalisations potentielles
Le nombre attendu d’hospitalisations futures peut être fortement réduit par l’administration d’une troisième dose de vaccin et par l’augmentation générale de la couverture vaccinale. Dans la figure 6, nous estimons combien d’hospitalisations par classe d’âge en Suisse peuvent être évitées en administrant une troisième dose de vaccin. Comme indiqué ci-dessus, les données suisses (figure 4), israéliennes et britanniques montrent que la protection vaccinale contre l’hospitalisation diminue, en particulier dans les groupes d’âge plus élevés[61], [62]. Une troisième vaccination peut rétablir une protection très élevée. Une étude menée en Israël montre qu’une troisième dose réduit de plus de 10 fois la probabilité d’être hospitalisées pour les personnes vaccinées appartenant aux groupes à risque[63].
En partant de l’hypothèse que la protection du vaccin contre l’hospitalisation chez les plus de 70 ans a chuté à 86% et qu’elle est remontée à 96% par une troisième vaccination, on estime qu’un rappel de vaccination éviterait 10 000 à 20 000 hospitalisations supplémentaires dans cette classe d’âge (figure 6).
Le nombre d’hospitalisations attendues peut être davantage réduit en augmentant globalement la couverture vaccinale (c’est-à-dire par l’administration de la première et de la deuxième dose de vaccin ; détails des calculs dans l’annexe A du rapport scientifique du 26.10.2021, [64]). La figure 6 montre la réduction attendue des hospitalisations qui pourrait être obtenue par une couverture vaccinale complète (1ère et 2ème doses) des personnes de différentes classes d’âge, par rapport à une situation où ces personnes seraient infectées sans être vaccinées. Cela représente 10 000 à 20 000 hospitalisations évitables dans tous les groupes d’âge.
En résumé, ces estimations suggèrent que l’administration d’une troisième dose de vaccin et l’augmentation de la couverture vaccinale permettraient d’éviter environ 20 000 à 40 000 hospitalisations (figure 6). À titre de comparaison, il y a eu un peu plus de 30 000 hospitalisations liées au COVID-19 depuis le début de la pandémie en Suisse[65].
[Axe des ordonnées : nombre d’hospitalisations évitables – en vert : avec une 3e dose de vaccination pour les personnes vaccinées – en orange, avec la vaccination de toutes les personnes non vaccinées – points noirs : couverture vaccinale (en%) ]
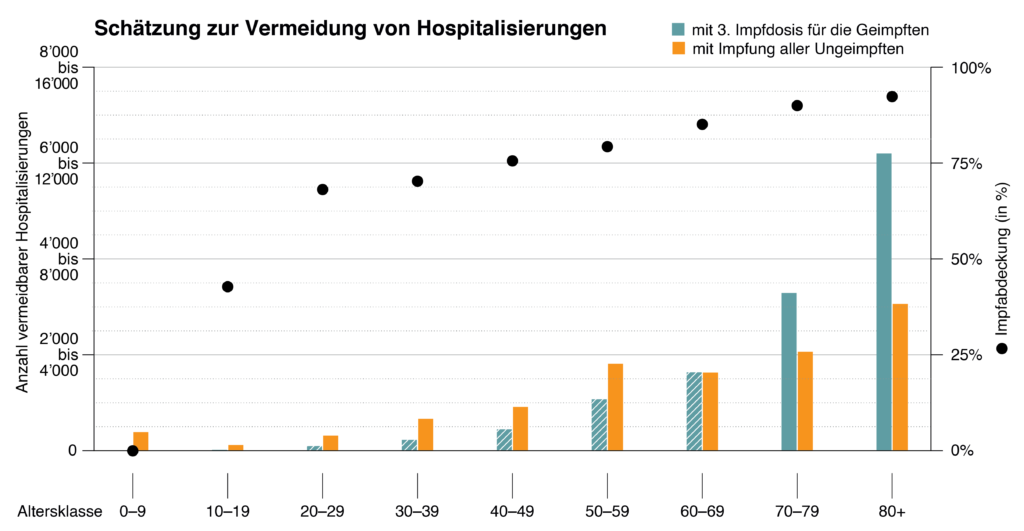
Figure 6 : Estimation du nombre d’hospitalisations évitables grâce à la vaccination. L’hypothèse est que toute personne non encore vaccinée ou guérie sera infectée par le virus à long terme. Les barres orange montrent le nombre estimé d’hospitalisations évitées si toutes les personnes non encore vaccinées ou guéries se faisaient vacciner avant une infection. En vert, l’estimation du nombre d’hospitalisations évitées lorsque des groupes de personnes reçoivent une 3e dose de vaccin une fois que l’efficacité a chuté à 86% et que l’efficacité de 96% est rétablie après la 3e dose de vaccin. Dans les classes d’âge supérieures, les données internationales[66],[67] et nationales (figure 4) indiquent une réduction sensible de la protection vaccinale contre les hospitalisations. Selon la figure 4, la protection est actuellement encore élevée dans les groupes d’âge jeunes ; par conséquent, les barres vertes pour les groupes d’âge de moins de 60 ans sont hypothétiques pour le moment où l’efficacité chute à 86 % (et sont donc représentées hachurées). Pour les enfants et les adolescents, nous supposons une protection de 96% comme pour tous les autres groupes d’âge, mais nous ne connaissons pas la protection exacte. Les points noirs indiquent la couverture vaccinale actuelle (au moins une vaccination). Il s’agit d’une analyse actualisée basée sur la figure 6 de la mise à jour scientifique du 26.10.2021 [68].
3. Comparaison Suisse et Autriche
La situation épidémiologique en Suisse évolue de façon similaire à la situation que connaît l’Autriche, avec un décalage d’environ trois semaines. Les cas confirmés et les hospitalisations ont augmenté de manière exponentielle dans les deux pays au cours des dernières semaines, avec un taux de croissance similaire. Ce fait peut être illustré en représentant l’augmentation de ces valeurs au fil du temps sur une échelle logarithmique (figure 7). Dans ce diagramme, les cas confirmés ainsi que les hospitalisations, pour le moment, suivent des lignes majoritairement droites, ce qui correspond à une croissance exponentielle avec un taux de croissance presque constant. Les lignes pour l’Autriche et la Suisse sont en grande partie parallèles, ce qui montre que les contaminations et les hospitalisations augmentent à un rythme similaire dans les deux pays.
L’Autriche a un taux d’infection trois fois plus élevé que la Suisse, et l’incidence y était déjà trois fois plus élevée fin octobre 2021. Dans l’ensemble, la situation actuelle en termes de nombre de cas et d’hospitalisations en Suisse est comparable à celle qui prévalait en Autriche il y a 3 à 5 semaines. Les taux d’occupation des unités de soins intensifs en Suisse et en Autriche augmentent actuellement à un rythme similaire, ce qui se traduit par le fait que, dans une représentation avec une échelle logarithmique, les courbes d’occupation des unités de soins intensifs sont pour le moment presque parallèles (figure 7). Or, le taux d’occupation des lits d’USI par des patientes et patients COVID-19 était déjà plus élevé en Autriche il y a 3 semaines qu’il ne l’est actuellement en Suisse (figure 7).
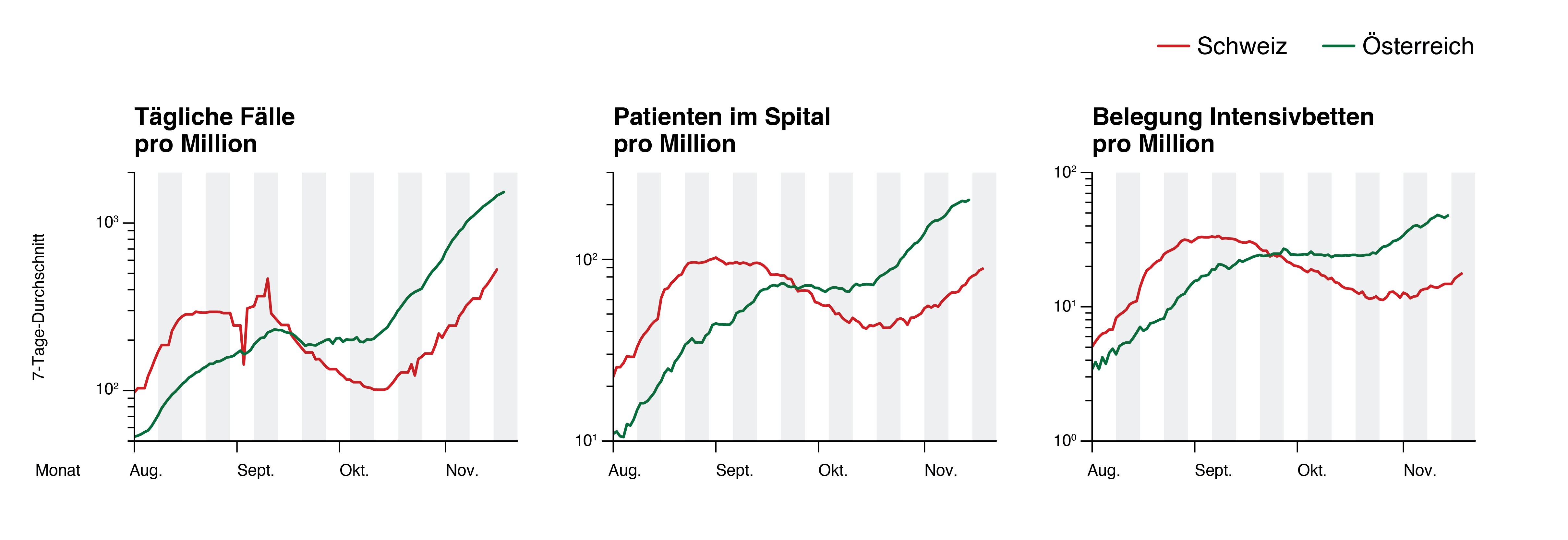
Figure 7 : Évolution du nombre de cas (à gauche), du nombre de patientes et patients COVID-19 hospitalisés (au centre) et du nombre de patientes et patients COVID-19 en soins intensifs (à droite) en Suisse et en Autriche, représentés sur une échelle verticale logarithmique. Dans cette représentation, le nombre logarithmique de cas et d’hospitalisations en novembre pour l’Autriche et la Suisse suit en grande partie des lignes droites et parallèles. Cela signifie que dans les deux pays, le nombre de nouveaux cas confirmés par jour et d’hospitalisations par jour augmente à un rythme exponentiel tout aussi rapide. La situation actuelle en Suisse (au 23.11.2021) correspond à peu près à la situation en Autriche il y a trois semaines en ce qui concerne le nombre de cas et il y a cinq semaines en ce qui concerne le nombre d’hospitalisations. Actuellement (au 23.11.2021), le nombre de patientes et patients COVID-19 en soins intensifs en Suisse est inférieur à celui enregistré en Autriche il y a trois ou cinq semaines. OWID
[en rouge : Suisse
en vert : Autriche
Axe des ordonnées : moyenne 7 jours
Nombre de cas par jour par million – Nombre de patientes et patients hospitalisés par million – Nombre de patientes et patients COVID-19 en soins intensifs par million
Axe des abscisses : Mois – août – septembre – octobre – novembre]
4. Capacités des USI
Nous présentons ci-dessous une estimation de la prise en charge des patientes et patients dans les unités de soins intensifs en fonction du nombre de patientes et patients COVID-19 traités. Cette section est basée sur l’expertise menée par Hans Pargger (Hôpital universitaire de Bâle) et sur des informations provenant de la Société suisse de médecine intensive.
Certains jours, des unités de soins intensifs sont remplies à 100%, même sans charge supplémentaire en raison de l’hospitalisation de patientes et patients COVID-19. Cela en raison d’événements imprévisibles tels que les urgences et la survenue de complications, ainsi que la réponse, prévisible en partie seulement, des patientes et patients à un traitement. Cette utilisation complète des capacités existantes en lits de soins intensifs est toujours limitée dans le temps et se produit localement dans certaines unités de soins intensifs. Les pressions de ce type ont toujours été gérées en reportant les interventions planifiées et en déplaçant les patientes et patients, tout en réorientant les urgences vers d’autres institutions.
Le nombre de patients non-COVID-19 dans les unités de soins intensifs ne peut être réduit à moins de 450 à 500. Avec le besoin accru en capacités de soins intensifs dû au COVID-19, on a pu constater en Suisse, pendant la deuxième vague de novembre 2020 à janvier 2021, qu’avec une activité d’intervention modérément réduite, le besoin en lits de soins intensifs pour les patientes et patients non-COVID-19 pouvait être réduit pour un certain temps à 450– 500 lits. Avec un arrêt total des interventions non urgentes, ce nombre a pu être réduit à 350 lits pendant 3 mois, de mi-novembre 2020 à mi-janvier 2021. Il en a résulté un retard important dans les interventions planifiables, et sans doute au détriment des patientes et patients non-COVID-19, comme le montre l’analyse des données suisses[69]. Des effets similaires ont été observés dans d’autres pays[70].
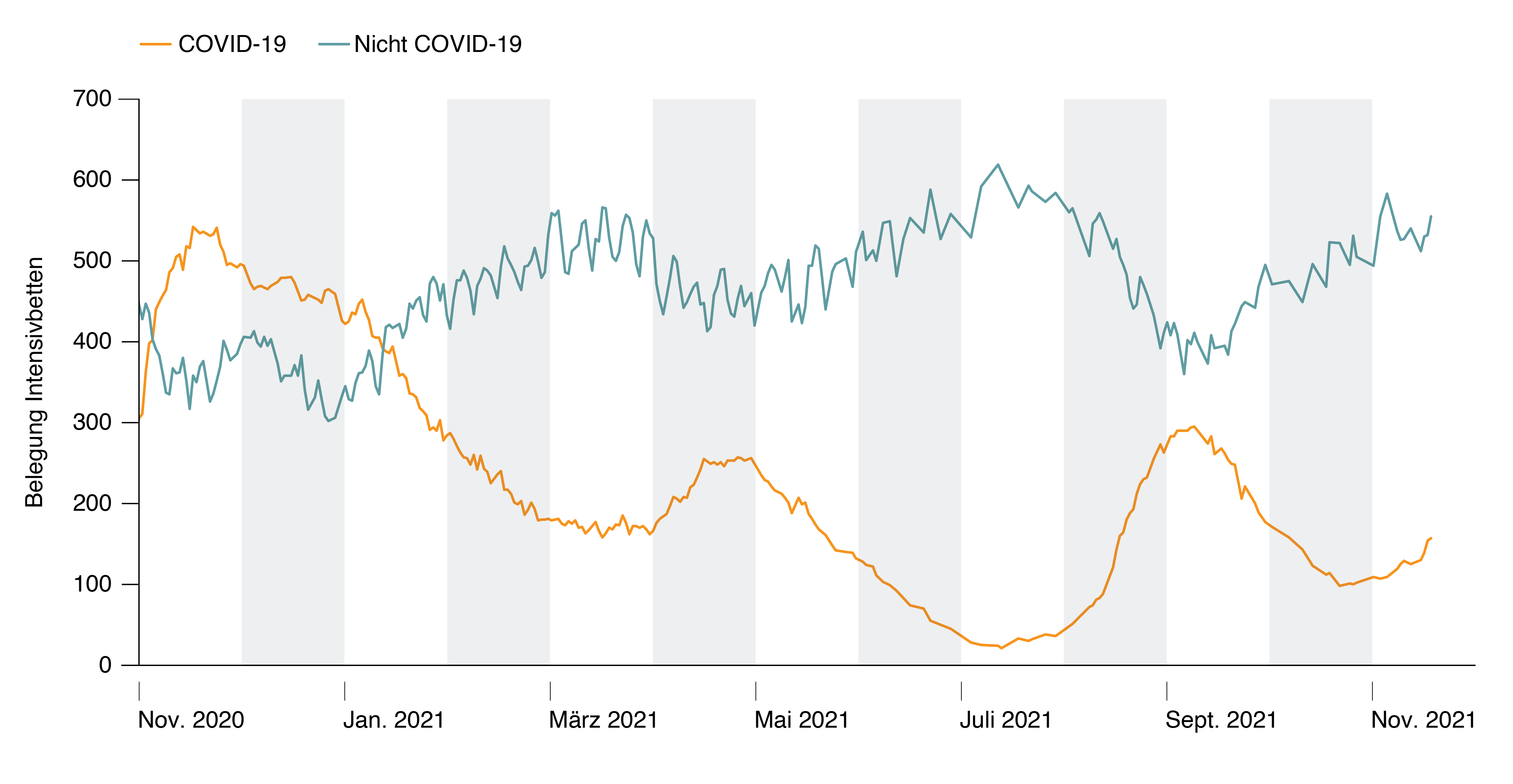
[Axe des ordonnées : occupation des lits en USI
axe des abscisses : novembre 2020 – janvier 2021 – mars 2021 – mai 2021 – juillet 2021– septembre 2021 – octobre 2021– novembre 2021]
Figure 8: Nombre de patientes et patients traités pour COVID-19 (orange) et pour d’autres raisons (vert) dans les unités de soins intensifs suisses, pour la période du 1.11.2020 au 18.11. 2021. Cette figure illustre comment une augmentation du nombre de patientes et patients COVID-19 a été liée à une réduction du nombre de patients non-COVID-19 traités en soins intensifs.
Le nombre de patientes et patients COVID-19 dans les unités de soins intensifs suisses est actuellement (au 21.11.2021) de 158 [71] et augmente présentement de 20% (IC 95%: 12-28%) par semaine[72]. Une occupation par des patientes et patients COVID-19 de cet ordre de grandeur peut normalement être maîtrisée, bien qu’il faille désormais compter de plus en plus avec des transferts et des goulets d’étranglement au niveau local et régional. La situation peut très rapidement s’aggraver si, au niveau régional, des charges supplémentaires importantes sont générées par des personnes nouvellement atteintes de COVID-19 nécessitant des soins intensifs. Il faut alors s’attendre à ce que certaines interventions soient reportées et que les patientes et patients soient transférés d’un hôpital à un autre.
Dès lors que plus de 200 places de soins intensifs sont occupées par des personnes infectées par le COVID-19, il faut s’attendre à des transferts réguliers de patientes et patients au niveau régional et suprarégional. Parallèlement, les interventions moins urgentes sont reportées. L’utilisation des capacités en lits de certaines unités de soins intensifs atteindra alors quotidiennement 100%. En outre, il faut s’attendre à ce qu’en cas d’incidence élevée, des collaborateurs et collaboratrices travaillant dans le secteur de la santé, même vacciné·e·s, doivent se placer en isolement en raison d’une infection au COVID-19. Ainsi, le personnel encore opérationnel se retrouvera avec une surcharge de travail supérieure à la normale, ce qui pourrait aller au détriment de la qualité.
Si 300 places de soins intensifs sont occupées par des patientes et patients COVID-19, le scénario décrit ci-dessus s’aggravera encore. En particulier, les transferts d’une région à l’autre augmenteront. En outre, il faut s’attendre à ce que les hôpitaux tentent de mettre en service des lits supplémentaires. Ce qui entraîne une dilution du personnel spécialisé en soins intensifs, puisqu’il n’est pas possible de recruter de nouvelles ou nouveaux spécialistes. Il en résulte une baisse de la qualité des traitements et une augmentation de la charge de travail du personnel, laquelle cause à son tour des absences. Le recours à du personnel auxiliaire, principalement issu du domaine de l’anesthésiologie, permet de compenser une partie de la charge, au prix d’une réduction de l’activité opératoire. La disponibilité des places de soins intensifs devient limitée à tel point que les patientes et patients avec une indication de soins intensifs doivent attendre plus longtemps pour avoir une place, que les personnes traitées dans les unités de soins intensifs sont transférées plus tôt vers les unités normales, et que le triage implicite a lieu.
Si le nombre de patientes et patients COVID-19 atteint ou dépasse 400 et que, simultanément, les patientes et patients non COVID 350 à 450 sont traités dans les USI , le nombre de lits de soins intensifs pouvant être exploités par le personnel spécialisé en soins intensifs est épuisé dans toute la Suisse. Dans cette situation, les patientes et patients sont régulièrement déplacés, toutes les interventions non urgentes sont suspendues dans l’ensemble du territoire helvétique, davantage de personnel auxiliaire est affecté aux les unités de soins intensifs, des lits sont créés ad hoc, et la qualité des soins diminue. Les unités de soins intensifs tenteront par tous les moyens d’empêcher un triage explicite, en développant des capacités supplémentaires et en réduisant massivement le rapport entre le nombre de soignantes et de soignants et le nombre de personnes hospitalisées.
5. Progrès de la vaccination
Ci-dessous, nous présentons les illustrations actualisées sur la progression de la vaccination, qui ont été discutées en détail dans la dernière mise à jour scientifique[73] .
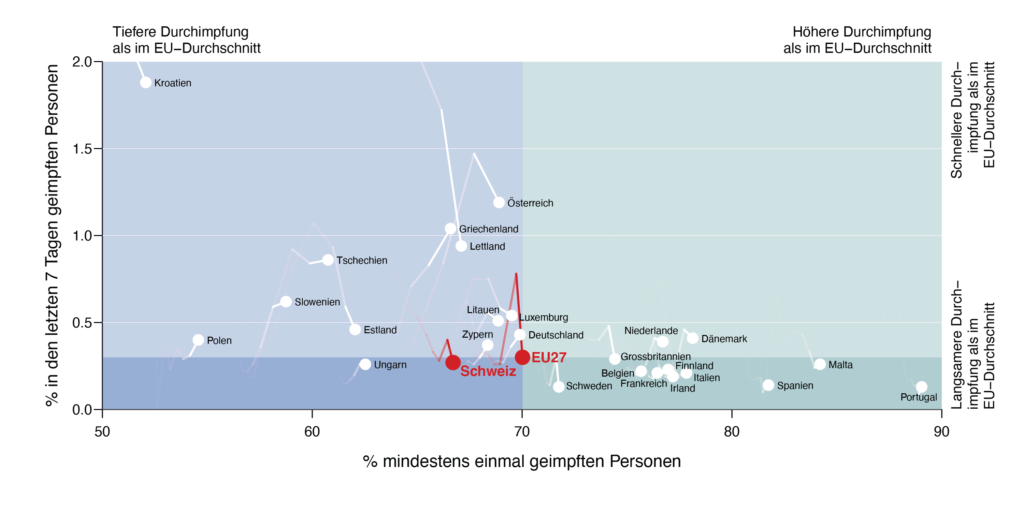
Figure 9a: Le nombre de personnes vaccinées (en abscisse) et le taux hebdomadaire de couverture vaccinale (en ordonnée) par rapport à la moyenne de l’UE. À la vitesse de vaccination actuelle, nous atteindrons la couverture vaccinale à Noël, comme l’indique la ligne pointillée. À relever qu’en Autriche, où la vaccination était encore plus lente qu’en Suisse il y a quatre semaines[74], la vitesse de vaccination a quadruplé au cours des dernières semaines. Source OWID .
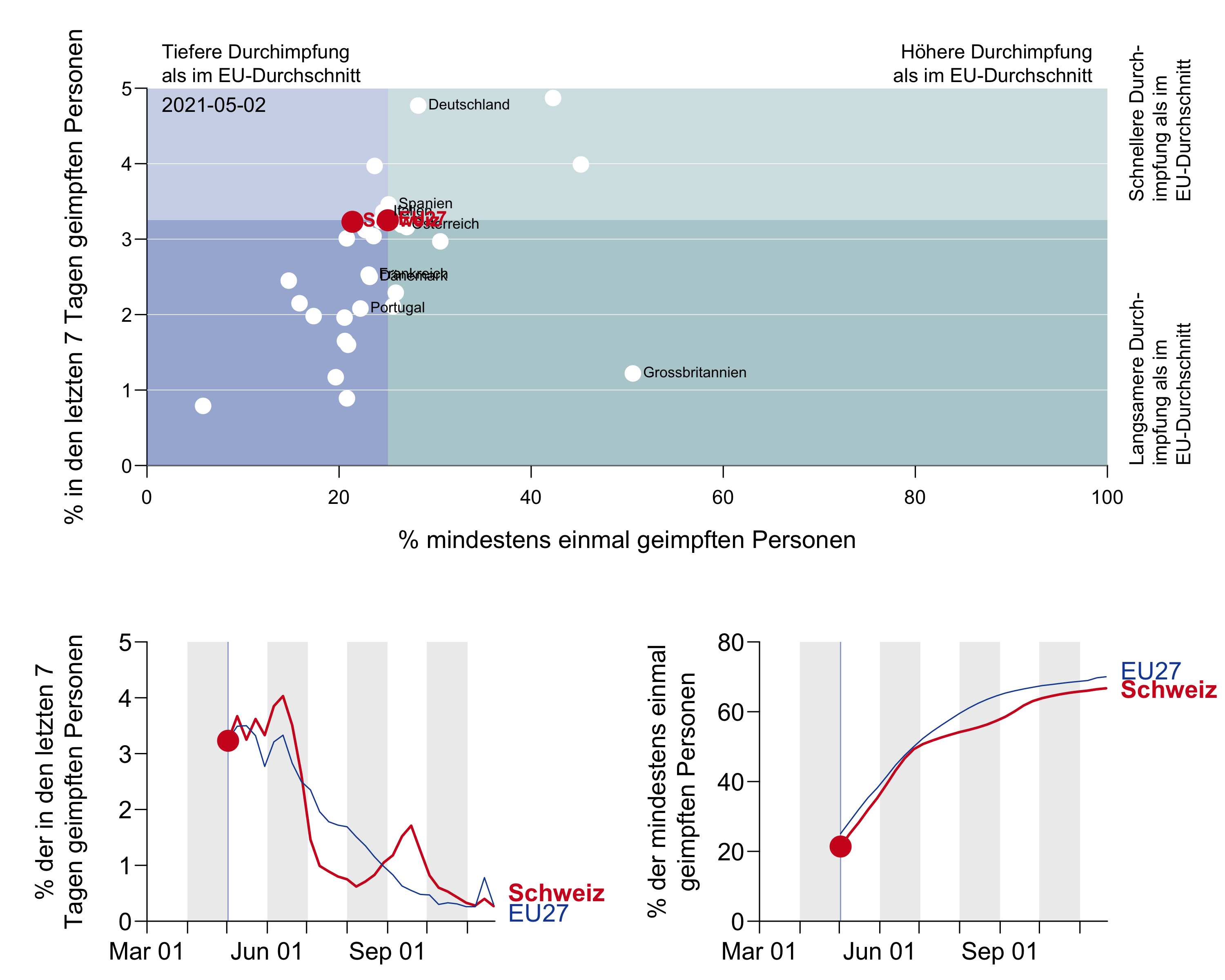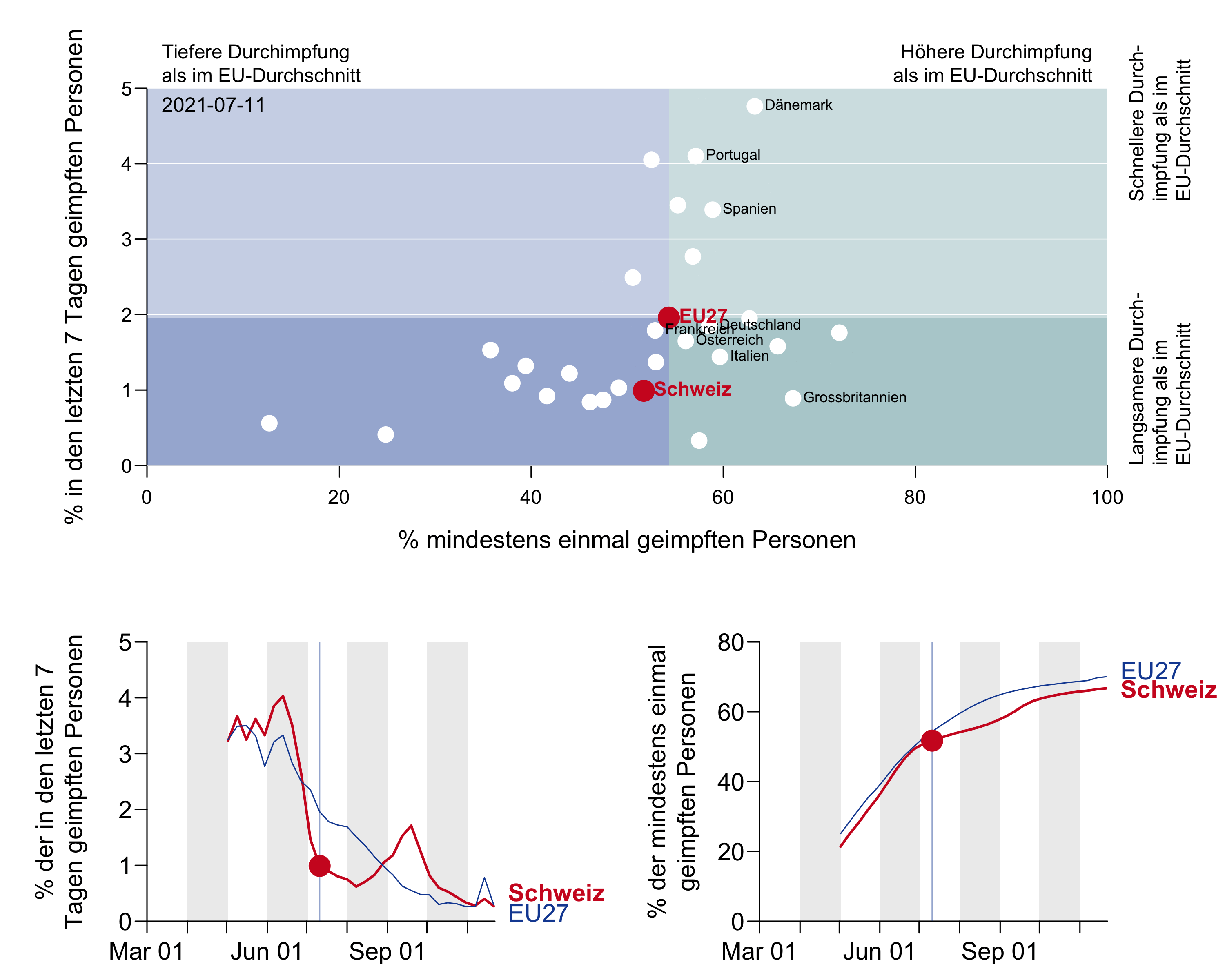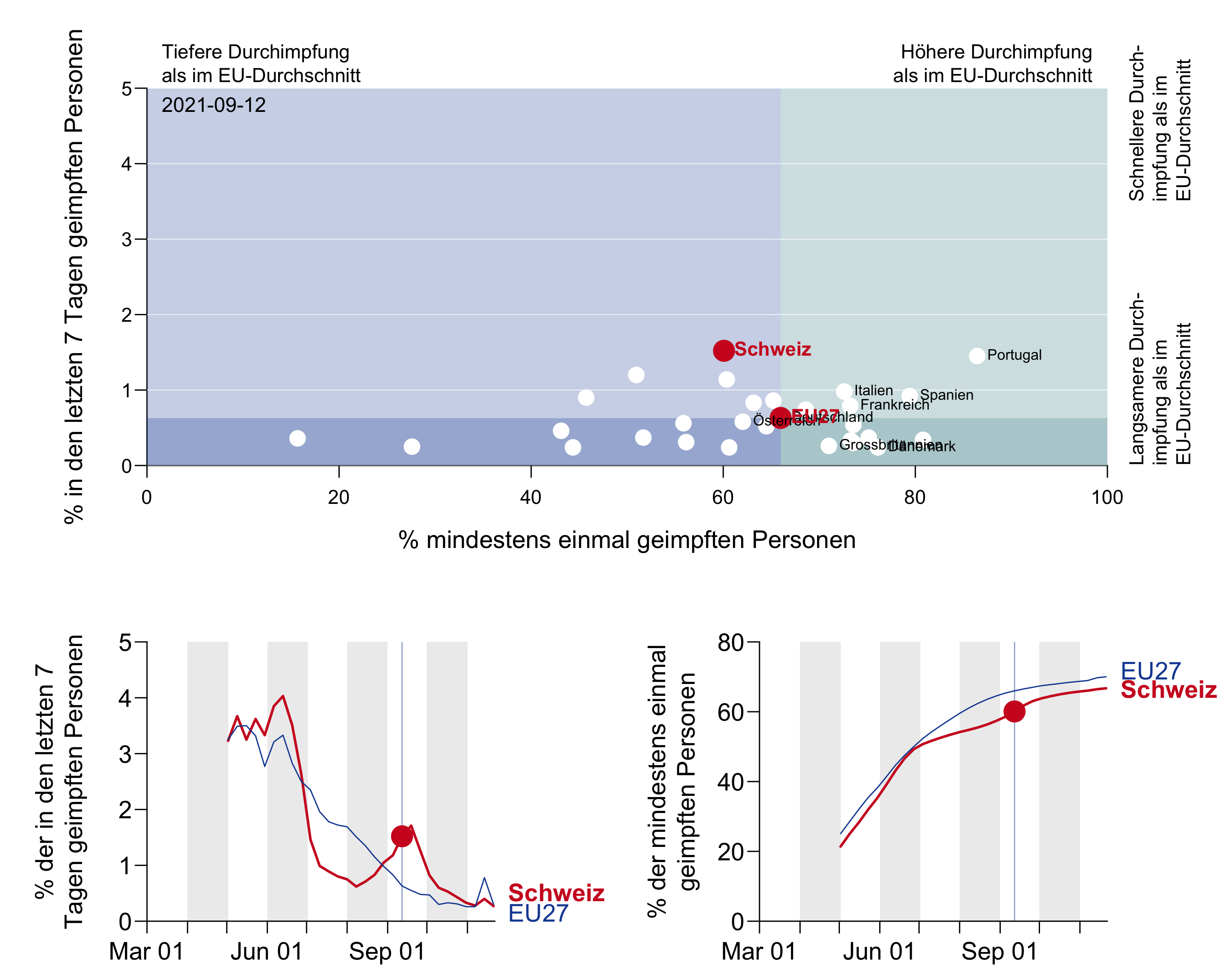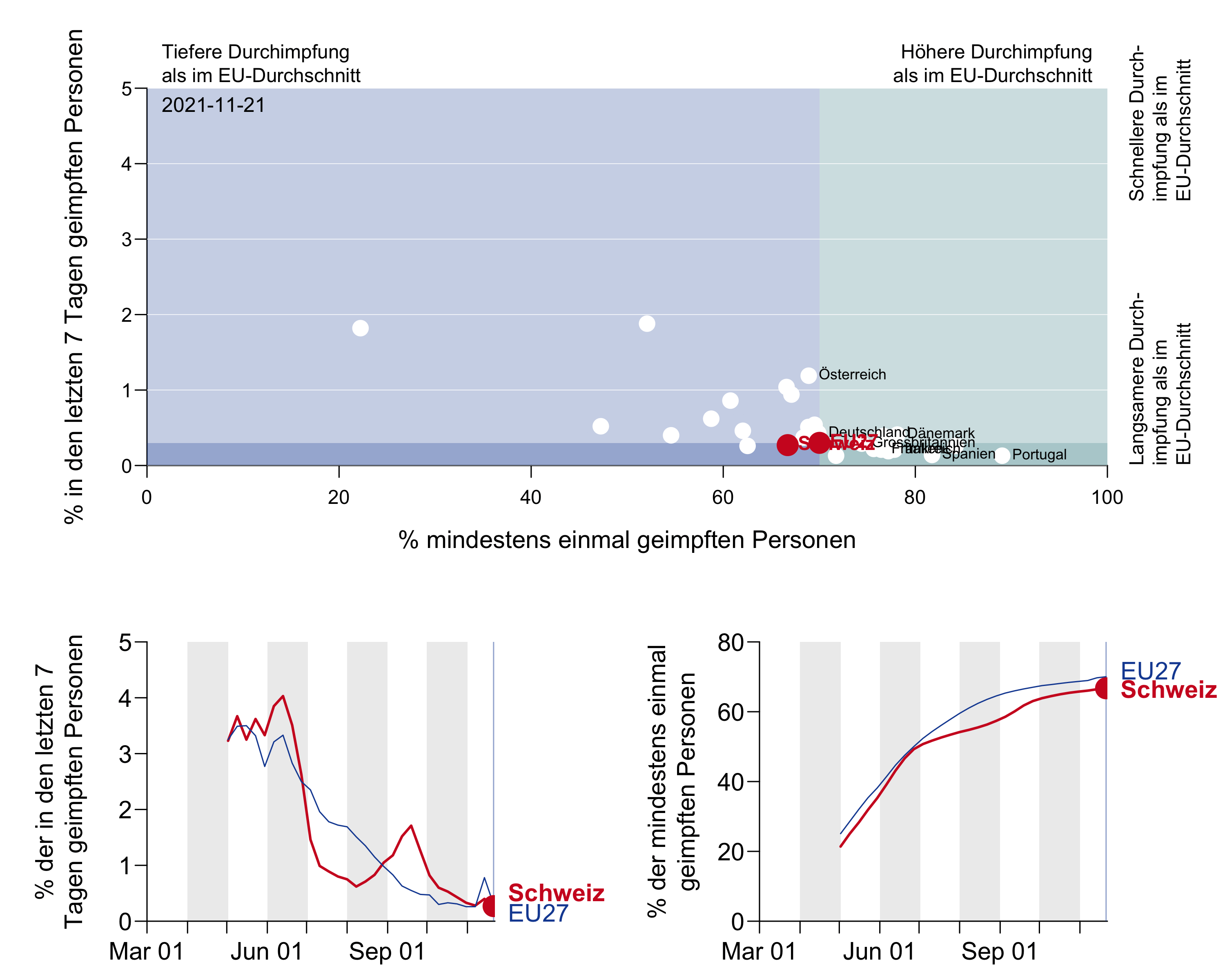
Figure 9b: Représentation animée de la Suisse dans le temps par rapport à l’Europe (seule la Suisse et une sélection de pays européens sont marquées).
[1er diagramme : Axe des ordonnées : pourcentage des personnes vaccinées dans les 7 derniers jours
En haut : Taux de vaccination inférieur à la moyenne UE – Taux de vaccination supérieur à la moyenne UE
À droite : Rythme de vaccination supérieur à la moyenne UE – Rythme de vaccination inférieur à la moyenne UE
pourcentage de personnes vaccinées au moins une fois
2e diagramme pourcentage des personnes vaccinées dans les 7 derniers jours]
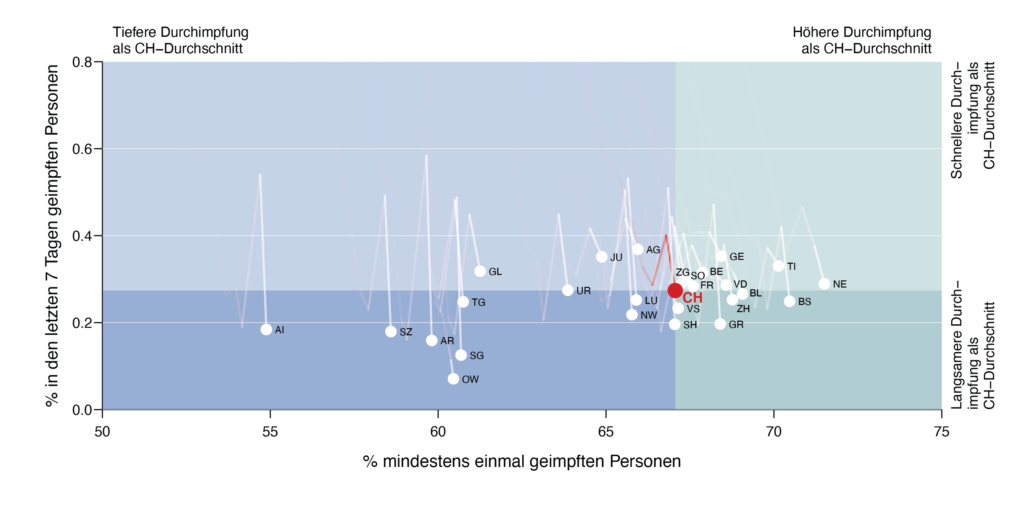
Figure 10a: Nombre de personnes vaccinées (en abscisse) et taux hebdomadaire de couverture vaccinale (en ordonnée) des différents cantons. Source BAG [75].
[Axe des ordonnées : pourcentage des personnes vaccinées dans les 7 derniers jours
En haut : Taux de vaccination inférieur à la moyenne CH– Taux de vaccination supérieur à la moyenne CH
À droite : Rythme de vaccination supérieur à la moyenne CH – Rythme de vaccination inférieur à la moyenne CH
Axe des abscisses : pourcentage de personnes vaccinées au moins une fois ]
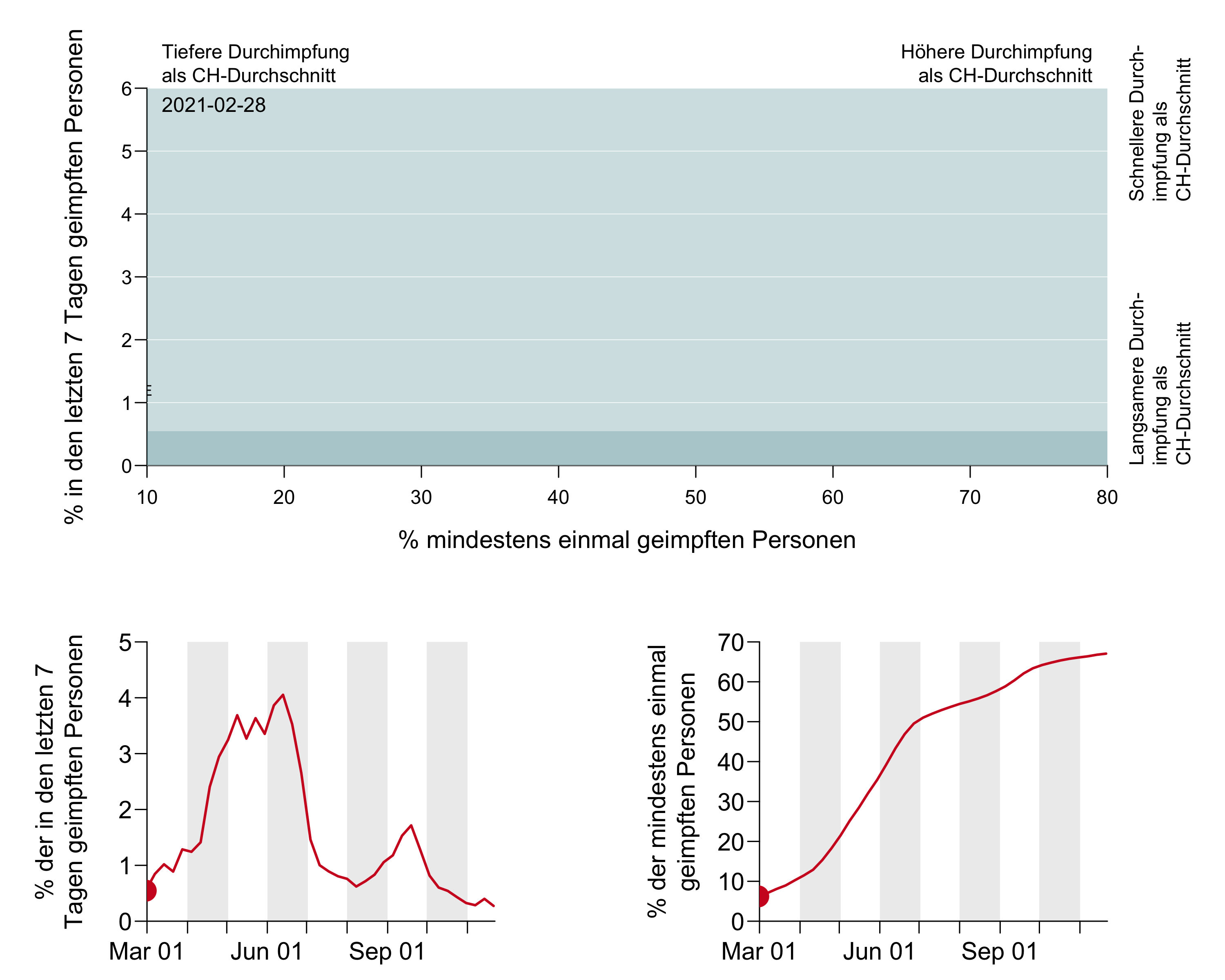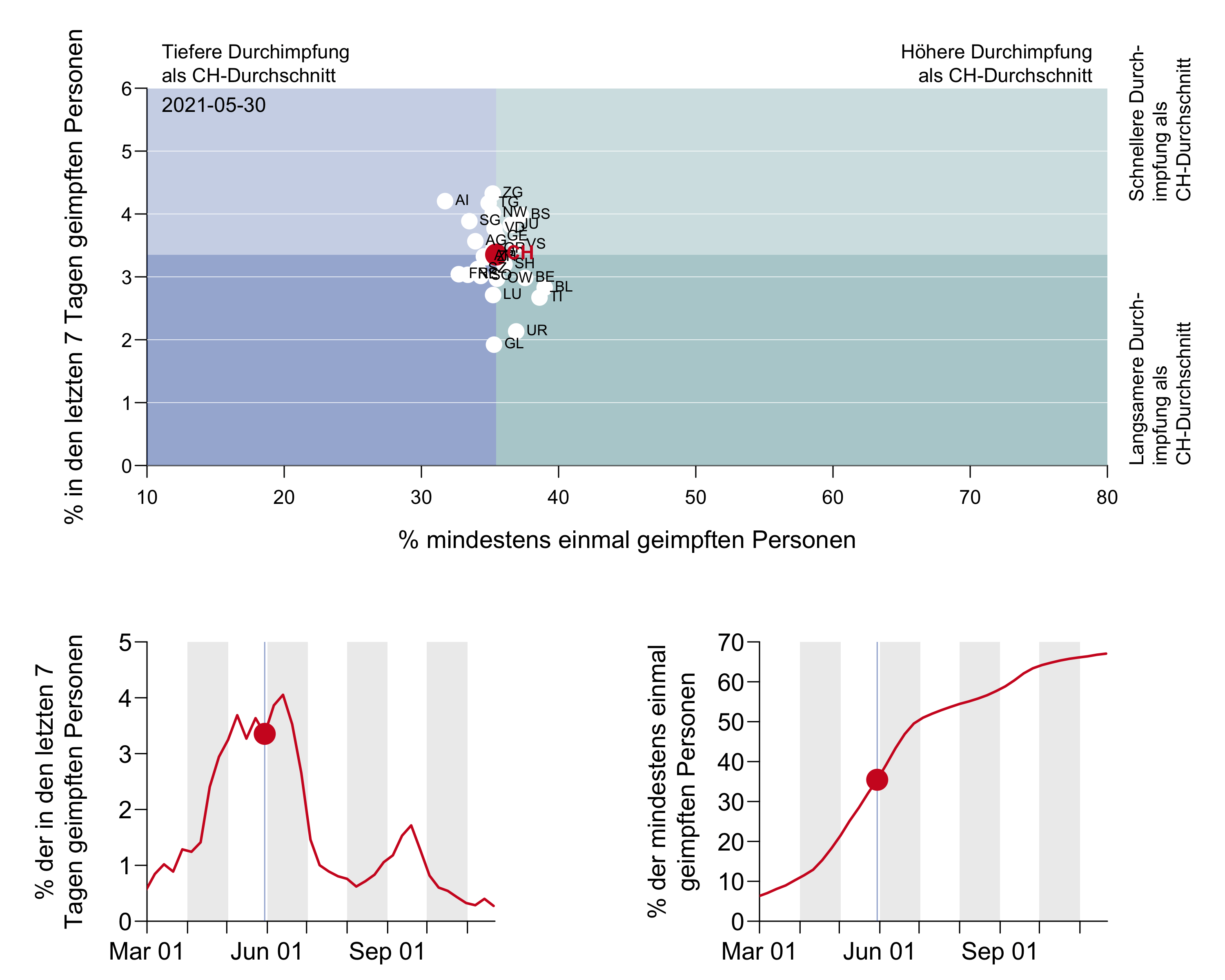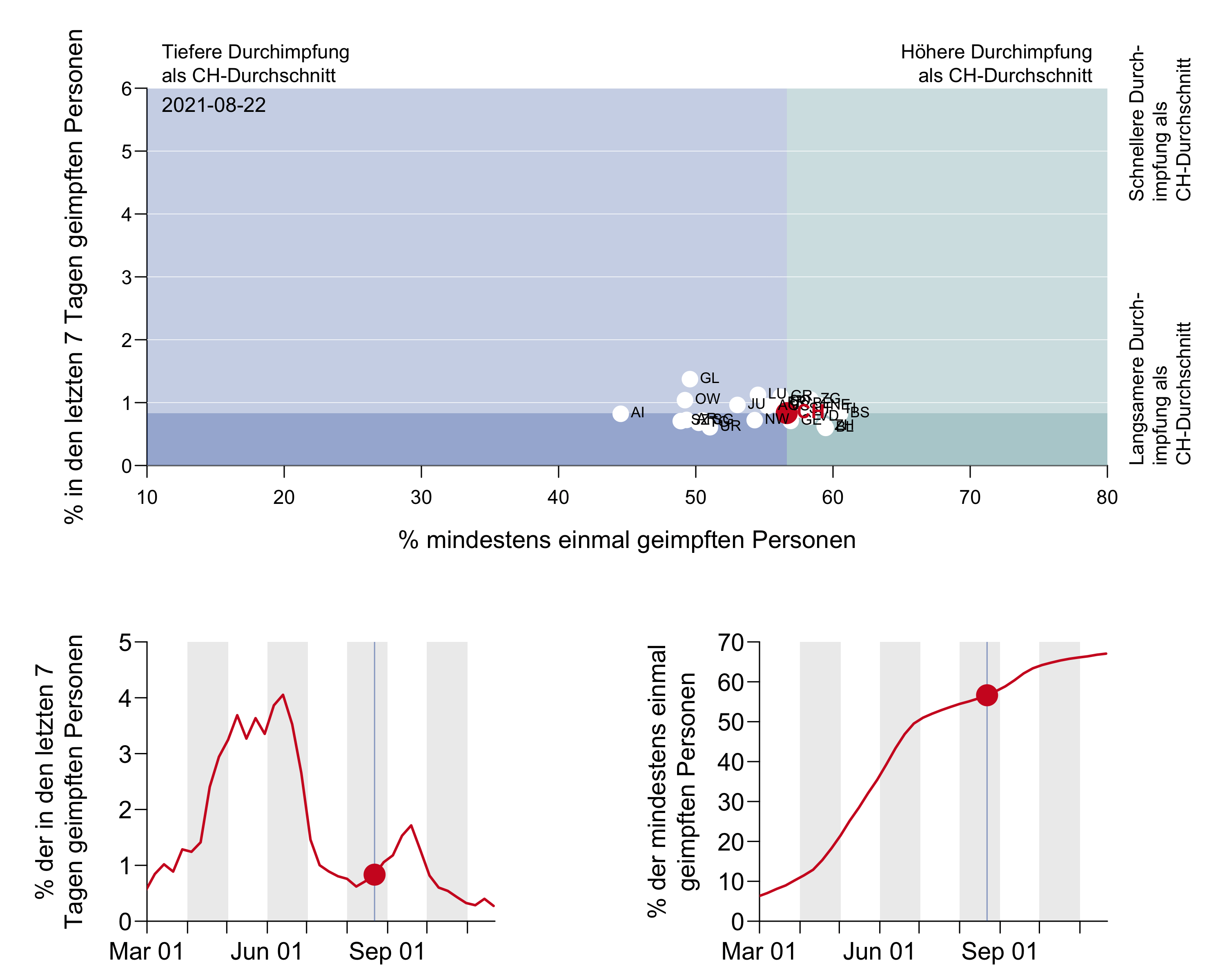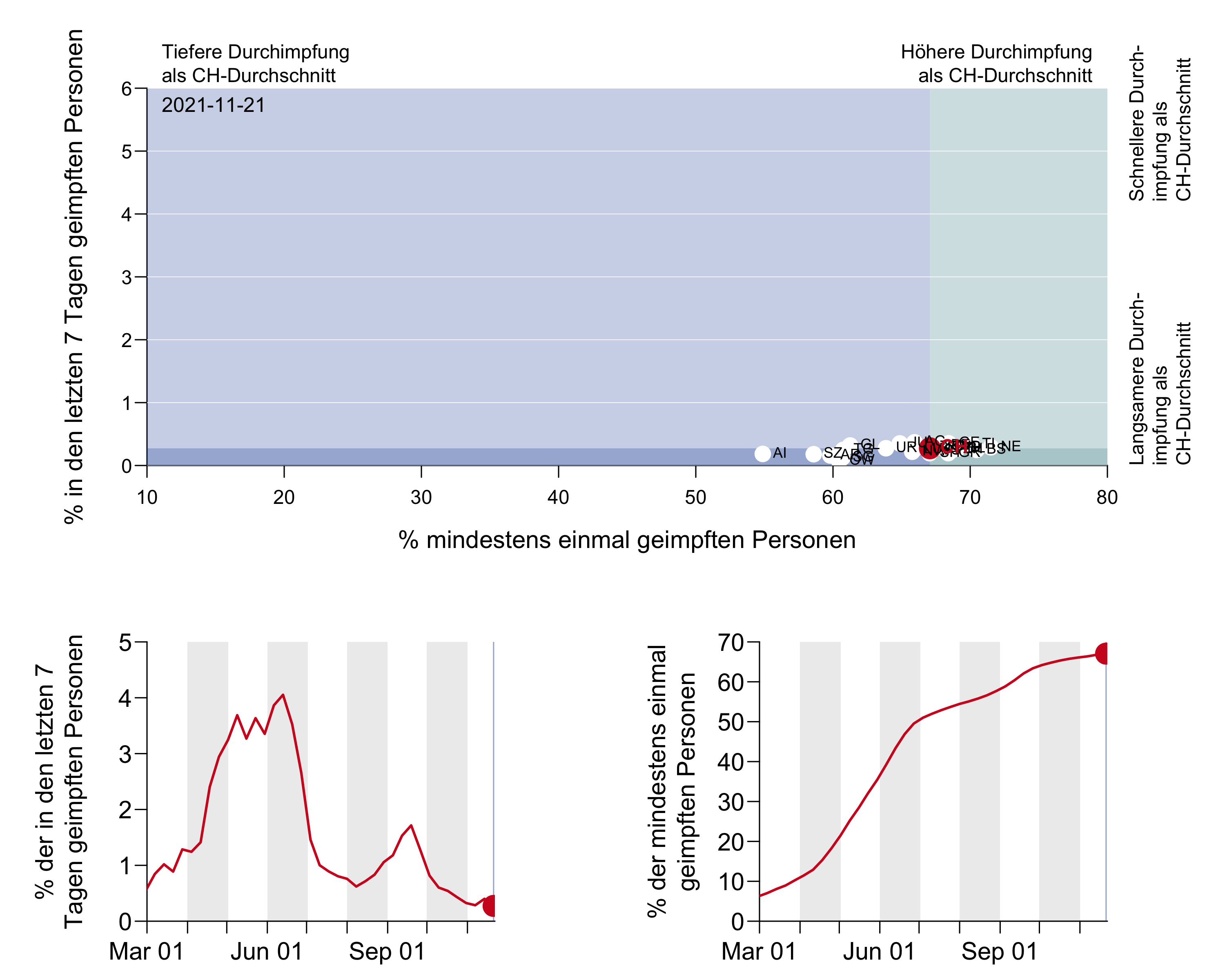
Figure 10b: Représentation animée avec évolution temporelle des cantons suisses.
[Axe des ordonnées : pourcentage des personnes vaccinées dans les 7 derniers jours
En haut : Taux de vaccination inférieur à la moyenne CH– Taux de vaccination supérieur à la moyenne CH
À droite : Rythme de vaccination supérieur à la moyenne CH – Rythme de vaccination inférieur à la moyenne CH
Axe des abscisses : pourcentage de personnes vaccinées au moins une fois ]
6. La situation des enfants et état des lieux dans les écoles
Dans la situation actuelle de pandémie, les mesures de protection dans les écoles sont un enjeu crucial. Des tests réguliers, le port de masques ainsi que des mesures de la charge en CO2 et une aération régulière sont des conditions préalables à la protection contre des flambées épidémiques et doivent permettre aux enfants et aux adolescents de maintenir une routine scolaire habituelle et un déroulement normal des activités quotidiennes (rapport scientifique 17.8.21, [76] et 21.9.21, [77]; et [78]).
Les enfants et les jeunes doivent être protégés contre les infections au COVID-19; cela parallèlement à l’autoprotection contre les rares cas graves et les cas de longue durée, ainsi que la protection contre la transmission verticale aux personnes à risque. Les conséquences à long terme sur la santé des enfants et des jeunes d’une infection par le COVID-19 ne peuvent pas être évaluées de manière fiable sur la base des données scientifiques actuelles [79],[80].
Les enfants ont le droit et le devoir de fréquenter régulièrement l’école et de nombreux parents dépendent de la prise en charge de leurs enfants pendant la journée dans les écoles, les garderies et les crèches parce qu’ils doivent faire face à leurs obligations professionnelles. Les enfants de moins de 12 ans n’ont pas encore la possibilité de se faire vacciner: c’est pourquoi ils ont besoin de la solidarité des adultes. La meilleure protection contre la maladie et contre les mesures qui nuisent au développement psychosocial des enfants reste la vaccination – troisième vaccination comprise – de toutes les personnes de plus de 12 ans, en particulier de toutes les personnes vivant sous le même toit qu’eux, ainsi que du personnel éducatif et enseignant.
Références:
[1] https://www.medrxiv.org/content/10.1101/2021.11.10.21266166v1.full.pdf
[2] En préparation pour publication sur notre site web: Protection duration after vaccination or infection, and efficacy of a third dose by vaccination or booster by infection.
[3] https://www.covid19.admin.ch/fr/vaccination/persons
[4] https://sciencetaskforce.ch/fr/rapport-scientifique-17-aout-2021/
[5] https://sciencetaskforce.ch/fr/rapport-scientifique-21-septembre-2021//
[6] https://www.swissmedic.ch/swissmedic/fr/home.html
[7] https://www.ecdc.europa.eu/sites/default/files/documents/covid-19-rapid-risk-assessment-16th-update-september-2021.pdf , page 17, figure 9
[8] https://sciencetaskforce.ch/fr/taux-de-reproduction/ et https://ibz-shiny.ethz.ch/covid-19-re-international/: Les estimations de Re au cours des derniers jours peuvent être sujettes à de légères fluctuations, lesquelles se produisent en particulier dans les petites régions, lors de changements survenant dans la dynamique, ou lorsque le nombre de cas est faible.
[9] https://ibz-shiny.ethz.ch/covidDashboard/trends: Les nombres de cas confirmés et d’hospitalisations/décès des 3 et 5 derniers jours respectivement ne sont pas pris en compte en raison des décalages temporels de notification.
[10] https://ibz-shiny.ethz.ch/covidDashboard/, Dashboard Time Series
[12] https://www.covid19.admin.ch
[13] https://cov-spectrum.ethz.ch/
[14] https://assets.publishing.service.gov.uk/government/uploads/system/uploads/attachment_data/file/993358/s1288_Warwick_RoadMap_Step_4.pdf
[15] https://assets.publishing.service.gov.uk/government/uploads/system/uploads/attachment_data/file/1028113/Technical_Briefing_26.pdf
[16] https://assets.publishing.service.gov.uk/government/uploads/system/uploads/attachment_data/file/1028113/Technical_Briefing_26.pdf
[17] https://cov-spectrum.ethz.ch/
[18] https://www.thelancet.com/journals/laninf/article/PIIS1473-3099(21)00475-8/fulltext
[19] https://www.thelancet.com/journals/lancet/article/PIIS0140-6736(21)01358-1/fulltext
[20] https://doi.org/10.1101/2021.07.05.21260050
[21] https://www.gov.il/BlobFolder/reports/vaccine-efficacy-safety-follow-up-committee/he/files_publications_corona_two-dose-vaccination-data.pdf
[22] https://www.thelancet.com/journals/lancet/article/PIIS0140-6736(21)01358-1/fulltext
[23] https://spiral.imperial.ac.uk/bitstream/10044/1/90800/2/react1_r13_final_preprint_final.pdf
[24] https://www.nejm.org/doi/10.1056/NEJMoa2034577
[25] https://www.nejm.org/doi/10.1056/NEJMoa2035389
[26] https://assets.publishing.service.gov.uk/government/uploads/system/uploads/attachment_data/file/1010472/Vaccine_surveillance_report_-_week_32.pdf
[27] https://www.nejm.org/doi/full/10.1056/NEJMoa2108891
[28] https://doi.org/10.1101/2021.07.05.21260050
[29] https://www.alberta.ca/stats/covid-19-alberta-statistics.htm#vaccine-outcomes
[30] https://www.medrxiv.org/content/10.1101/2021.09.29.21264199v1.full.pdf
[31] https://www.gov.il/BlobFolder/reports/vaccine-efficacy-safety-follow-up-committee/he/files_publications_corona_two-dose-vaccination-data.pdf
[32] https://www.nature.com/articles/s41467-021-26672-3.pdf
[33] https://papers.ssrn.com/sol3/papers.cfm?abstract_id=3949410
[34] https://assets.publishing.service.gov.uk/government/uploads/system/uploads/attachment_data/file/1010472/Vaccine_surveillance_report_-_week_32.pdf
[35] https://khub.net/web/phe-national/public-library/-/document_library/v2WsRK3ZlEig/view_file/479607329?_com_liferay_document_library_web_portlet_DLPortlet_INSTANCE_v2WsRK3ZlEig_redirect=https%3A%2F%2Fkhub.net%3A443%2Fweb%2Fphe-national%2Fpublic-library%2F-%2Fdocument_library%2Fv2WsRK3ZlEig%2Fview%2F479607266
[36] https://www.gov.il/BlobFolder/reports/vaccine-efficacy-safety-follow-up-committee/he/files_publications_corona_two-dose-vaccination-data.pdf
[37] https://www.medrxiv.org/content/10.1101/2021.09.29.21264199v1.full.pdf
[38] https://www.nejm.org/doi/full/10.1056/NEJMoa2114228
[39] https://assets.publishing.service.gov.uk/government/uploads/system/uploads/attachment_data/file/1017309/S1362_PHE_duration_of_protection_of_COVID-19_vaccines_against_clinical_disease.pdf
[40] https://papers.ssrn.com/sol3/papers.cfm?abstract_id=3949410
[41] https://www.medrxiv.org/content/10.1101/2021.09.28.21264260v1.full.pdf
[42] https://www.medrxiv.org/content/10.1101/2021.07.28.21261295v1.full.pdf
[43] https://www.medrxiv.org/content/10.1101/2021.08.20.21262158v1
[44] https://www.thelancet.com/journals/lancet/article/PIIS0140-6736(21)02249-2/fulltext
[45] https://www.nejm.org/doi/full/10.1056/NEJMoa2114255
[46] https://www.medrxiv.org/content/10.1101/2021.11.15.21266341v1.full.pdf
[47] https://www.medrxiv.org/content/10.1101/2021.09.29.21264089v1.full
[48] https://www.medrxiv.org/content/10.1101/2021.10.10.21264827v2.full.pdf
[49] https://www.nature.com/articles/s41591-021-01575-4
[50] https://www.thelancet.com/journals/lancet/article/PIIS0140-6736(21)02249-2/fulltext
[51] https://www.nejm.org/doi/full/10.1056/NEJMoa2114255
[52] https://www.nejm.org/doi/full/10.1056/NEJMoa2114255
[53] https://sciencetaskforce.ch/fr/rapport-scientifique-26-octobre-2021/
[54] https://sciencetaskforce.ch/fr/policy-brief/duree-de-la-protection-apres-une-vaccination-contre-le-covid-19-ou-apres-une-guerison/
[55] https://arxiv.org/abs/2111.08000
[56] https://www.medrxiv.org/content/10.1101/2021.08.24.21262423v1
[57] https://assets.publishing.service.gov.uk/government/uploads/system/uploads/attachment_data/file/1017309/S1362_PHE_duration_of_protection_of_COVID-19_vaccines_against_clinical_disease.pdf
[58] https://sciencetaskforce.ch/fr/rapport-scientifique-21-septembre-2021/
[59] https://sciencetaskforce.ch/fr/rapport-scientifique-7-septembre-2021/
[60] https://sciencetaskforce.ch/fr/rapport-scientifique-7-septembre-2021/
[61] https://www.medrxiv.org/content/10.1101/2021.08.24.21262423v1
[62] https://assets.publishing.service.gov.uk/government/uploads/system/uploads/attachment_data/file/1017309/S1362_PHE_duration_of_protection_of_COVID-19_vaccines_against_clinical_disease.pdf
[63] https://www.nejm.org/doi/10.1056/NEJMoa2114255
[64] https://sciencetaskforce.ch/fr/rapport-scientifique-26-octobre-2021/
[65] https://www.covid19.admin.ch
[66] https://www.medrxiv.org/content/10.1101/2021.08.24.21262423v1
[67] https://www.cdc.gov/mmwr/volumes/70/wr/mm7037e3.htm
[68] https://sciencetaskforce.ch/fr/rapport-scientifique-26-octobre-2021/
[69] https://sciencetaskforce.ch/fr/policy-brief/les-consequences-de-la-saturation-des-unites-de-soins-intensifs/
[70] https://journals.plos.org/plosone/article?id=10.1371/journal.pone.0253875
[71] https://www.covid19.admin.ch/fr/hosp-capacity/icu
[72] https://ibz-shiny.ethz.ch/covidDashboard/
[73] https://sciencetaskforce.ch/fr/rapport-scientifique-26-octobre-2021/
[74] https://sciencetaskforce.ch/fr/rapport-scientifique-26-octobre-2021/
[75] http://www.covid19.admin.ch
[76] https://sciencetaskforce.ch/fr/rapport-scientifique-17-aout-2021/
[77] https://sciencetaskforce.ch/fr/rapport-scientifique-21-septembre-2021/
[78] https://smw.ch/article/doi/smw.2021.w30086
[79] https://www.rki.de/DE/Content/Infekt/EpidBull/Archiv/2021/Ausgaben/46_21.pdf?__blob=publicationFile
[80] https://sciencetaskforce.ch/fr/rapport-scientifique-17-aout-2021
