Texte en attente de traduction - Texte original en allemand
Résumé
Presque toutes les personnes non vaccinées développeront, au fil du temps, une réponse immunitaire contre le SARS-CoV-2 à la suite d’une infection. La charge de morbidité ne peut donc être réduite qu’en augmentant la couverture vaccinale. En ce moment, l’épidémie se propage rapidement. Le nombre de nouvelles hospitalisations quotidiennes a doublé trois fois au cours du dernier mois. Si trois autres doublements se produisent, nous nous retrouverons à des niveaux d’occupation semblables à ceux de l’automne 2020 – soit au sommet de la deuxième vague.
Il n’y a actuellement aucune pénurie d’approvisionnement en vaccins en Suisse. Les doses de vaccins à ARNm, très efficaces, sont disponibles en quantités suffisantes. La Suisse a moins bien réussi que d’autres pays d’Europe occidentale et du Sud-Ouest à vacciner rapidement la population avec ces doses. Nombre de personnes non vaccinées n’ont pas choisi en toute connaissance de cause de ne pas se faire vacciner. Selon l’enquête Sotomo de début juillet, si 25% des personnes éligibles à la vaccination disent ne pas vouloir se faire vacciner, elles sont 58% à être entièrement vaccinées. Il reste donc, toujours parmi les personnes éligibles à la vaccination, 17% qui n’ont été vaccinées qu’une fois ou qui sont indécises. Nous proposons de faire progresser rapidement la couverture vaccinale en intensifiant la campagne de vaccination afin que, à l’issue de celle-ci, seules les personnes qui refusent délibérément la vaccination ne soient pas vaccinées.
À partir du moment où seules les personnes refusant délibérément de se faire vacciner ne le seront pas, trois objectifs sont possibles d’un point de vue scientifique.
I) Éviter une surcharge du système de santé ;
II) Réduire autant que possible l’impact sur les enfants de 0 à 12 ans ;
III) Protection des personnes de plus de 12 ans qui ne peuvent pas être vaccinées ou pour lesquelles la vaccination offre une faible protection contre l’hospitalisation ou un COVID long.
En ce qui concerne l’objectif II, nous proposons la mise en œuvre systématique de mesures non invasives ou peu invasives dans les écoles et les structures d’accueil pour enfants, notamment l’installation de capteurs de CO2 de filtres à air, le port de masques pour les enfants plus âgés et des dépistages par tests réguliers. Ces mesures visent non seulement à protéger les enfants contre les infections, mais aussi à assurer la santé mentale et l’accès équitable à l’éducation.
L’efficacité de la vaccination contre les variants en circulation et nouveaux doit être examinée de près afin de réagir en conséquence. Les personnes doublement vaccinées contractent le variant Delta dans une certaine mesure ; de même, les personnes vaccinées transmettent le virus dans une certaine mesure. L’étendue de l’infection des personnes vaccinées et la transmission à partir des personnes vaccinées font l’objet d’études à travers le monde. Une quantification est nécessaire pour évaluer l’impact des mesures et la nécessité des vaccinations de rappel. La Suisse n’enregistrant pas systématiquement le statut vaccinal des personnes testées positives, à l’heure actuelle il n’existe pas de données pour une évaluation.
1. Situation épidémiologique
Situation générale
Ces derniers mois, différentes souches de SARS-CoV-2 ont circulé en Suisse. La variante Delta (B.1.617.2) domine désormais de loin (plus de 90 % des cas depuis la mi-juillet 2021). Les paramètres épidémiologiques généraux – nombre de cas, hospitalisations, occupation des unités de soins intensifs, décès – donnent une vue d’ensemble sans distinguer les différentes souches. Depuis juillet 2021, l’épidémie est en augmentation constante.
Dynamique
Selon nos estimations basées sur les données actuelles, l’épidémie de SARS-CoV-2 est en augmentation constante depuis fin juin 2021. La moyenne sur sept jours du taux de reproduction dans l’ensemble du pays est de 1,48 (1,31-1,64), ce chiffre reflétant le niveau de circulation du virus enregistré dans la semaine du 31.07. – 06.08.2021[1].
Les estimations sur une base journalière du taux de reproduction effectif Re pour l’ensemble de la Suisse sont de[2]:
- 1,42 (intervalle de confiance, IC 95%: 1,28-1,57) sur la base des cas confirmés au 06.08.2021.
- 1,33 (IC 95%: 1,09-1,6) sur la base des hospitalisations (au 31.07.2021). Pour une comparaison sur la base des cas confirmés, le Re est estimé à 1,54 (IC 95%: 1,34-1,74) pour le même jour.
- 1,13 (IC 95%: 0,28-2,57) sur la base des décès (au 25.07.2021). Pour une comparaison sur la base des hospitalisations, le Re est estimé à 1,29 (95% : 1,01-1,61) pour le même jour. Sur la base des cas confirmés, le Re est estimé à 1,12 95% IC: 0,99-1,26) pour le même jour.
Les estimations pourraient être rectifiées en raison des décalages temporels des notifications et des fluctuations dans les données. Nous soulignons que les valeurs Re reflètent le niveau de circulation du virus avec un certain décalage, car un certain laps de temps s’écoule entre l’infection et le résultat du test ou, éventuellement, le décès. Pour les valeurs Re basées sur le nombre de cas, ce délai est d’au moins 10 jours, et jusqu’à 23 jours pour les décès.
En parallèle, nous déterminons les taux de variation des cas confirmés, des hospitalisations et des décès au cours des 14 derniers jours[3]. Le nombre des cas confirmés a augmenté de 74% (IC : 99% à 52%) par semaine, le nombre d’hospitalisations de 47% (IC : 85% à 18%) et le nombre de décès de 66% (IC : 393% à -35%). Ces valeurs reflètent l’incidence de l’infection survenue il y a plusieurs semaines.
Notre dashboard permet de suivre la variation des chiffres pour le nombre de cas, d’hospitalisations et de décès, stratifiés par âge[4]. Nous avons observé une augmentation statistiquement significative et relativement régulière du nombre de cas dans tous les groupes d’âge. Les taux d’hospitalisation sont inférieurs à 10% pour tous les groupes d’âge, ce qui rend difficile l’estimation d’une tendance temporelle. Néanmoins, les hospitalisations des moins de 8 ans, des 25-34 ans et des 45-54 ans ont augmenté de manière significative du 29 juillet au 11 août 2021.
Chiffres absolus
Le nombre cumulé de cas confirmés au cours des 14 derniers jours est de 228 pour 100 000 habitants. La positivité est de 9% (au 13.08.2021, soit le dernier jour pour lequel seules quelques notifications tardives sont attendues).
Le nombre de personnes atteintes de COVID-19 et hospitalisées dans les unités de soins intensifs s’est situé, au cours des 14 derniers jours, entre 48 et 96[4] (la variation était de 57% (IC : 79% à 37%) par semaine).
Le nombre de décès confirmés en laboratoire au cours des 14 derniers jours s’est situé entre 1 et 3 par jour[6].
Nouvelles variantes
Depuis la semaine 26, Delta (B.1.617) est le variant viral dominant en Suisse. Cette variante, décrite à l’origine en Inde, avait une fréquence de 1 % dans la semaine 19, de 24 % dans la semaine 24, de 97 % dans la semaine 30 et de 91 % dans la semaine 31 parmi les cas séquencés[7]. En raison des décalages temporels dans l’enregistrement des séquences, ces fréquences peuvent encore changer, notamment au cours de la semaine 31. À partir de cette augmentation de la fréquence du variant Delta, on peut calculer un avantage de transmission de 72-80% par rapport au variant Alpha[8].
Les variantes du SARS-CoV-2 précédemment observées en Suisse, dont le variant Alpha qui a dominé de mars à juin 2021, mais aussi les variants Bêta et Gamma, qui ont toujours été rares, ont chacun une fréquence <1% ces dernières semaines[9].
Le variant Delta domine désormais l’épidémie dans de nombreux pays, dont la Grande-Bretagne, les États-Unis d’Amérique, la France, l’Allemagne, l’Italie et le Portugal. L’avantage de transmission du variant Delta par rapport à Alpha a été estimé à 56% (intervalle de confiance à 95% : 34%-81%)[10].
Delta semble entraîner des évolutions plus sévères de la maladie que les souches précédemment dominantes en Suisse. Selon des données recueillies en Écosse[11], l’infection par le variant Delta est environ deux fois plus susceptible d’entraîner une hospitalisation que l’infection par le variant Alpha (hazard ratio 1,39-2,47). Des données collectées au Canada montrent une augmentation de 108% (80-138%) du risque d’hospitalisation par rapport aux souches en circulation en 2020[12].
Des études quantifiant l’efficacité des vaccins à ARNm contre l’infection par le variant Delta (y compris asymptomatique) sont en cours. Le vaccin de Pfizer/BioNtech a une efficacité de 39% (9-59%) selon les données fournies par Israël[13]; et de 79% (75-82%) selon les données récoltées en Écosse[14]. Un nouveau rapport de l’étude REACT a calculé que l’efficacité du vaccin contre l’infection était de 49 % (22-67 %)[15] (ce rapport ne fait pas de distinction entre les vaccins utilisés en Angleterre).
La protection vaccinale contre les infections symptomatiques de Delta est réduite. Selon un rapport de Public Health England[16] , l’efficacité est passée de 89% (87-90%) contre l’alpha à 79% (78-80%) contre la variante Delta (voir également [17], [18]; Pfizer/BioNtech). D’après les données canadiennes, l’efficacité contre les infections symptomatiques par la variante Delta est de 85% (78-89%) [19] (Pfizer/BioNtech et Moderna). Des études menées par Israël[20] estiment l’efficacité à 40,5 % seulement (8,7-61,2 %). On ignore pour l’heure pourquoi l’efficacité semble être plus faible en Israël que dans les autres pays : une diminution de l’efficacité de la vaccination chez les premiers vaccinés en Israël, des vaccins différents (au Canada ont été utilisés Pfizer/BioNtech, ainsi que Moderna) ou l’intervalle prolongé entre les deux vaccinations (surtout au Royaume-Uni) pourraient jouer un rôle. Soulignons toutefois qu’une efficacité de 40 % contre l’infection signifie toujours que 4 infections sur 10 peuvent être évitées et que la vaccination freine donc également la dynamique de transmission.
Or, il n’a toujours pas été clarifié de manière concluante dans quelle mesure la vaccination protège contre la transmission. Si d’une part un nouveau rapport du CDC[21] montre que la charge virale de Delta chez les personnes vaccinées est similaire à celle des personnes non vaccinées, de l’autre les données de l’étude REACT en Angleterre[22] montrent que les personnes vaccinées ont une charge virale plus faible. Les données de Singapour résolues dans le temps[23] suggèrent que la charge virale chez les personnes vaccinées commence à un niveau aussi élevé que chez les non-vaccinées, mais qu’elle diminue ensuite plus rapidement. Quoi qu’il en soit, ces données suggèrent que les personnes vaccinées infectées par Delta peuvent transmettre le virus, la charge virale étant un corrélat important de la transmissibilité.
Cependant, la protection vaccinale contre une évolution grave de la maladie reste élevée. L’efficacité est d’environ 96 % [91-98 %] selon les données récoltées au Royaume-Uni[24],[25] et de 88 % (78,9-93,2 %) selon les données concernant Israël [26]. En d’autres termes, environ 9 hospitalisations sur 10 peuvent être évitées par une vaccination complète.
2. Campagne de vaccination et situation actuelle
La phase de normalisation en Suisse est définie par le fait que toutes les personnes de plus de 12 ans se sont vues proposer la vaccination contre le SARS-CoV-2. Ce qui ne signifie pas que toute personne non vaccinée a délibérément choisi de ne pas se faire vacciner. Nous proposons de consentir à d’autres d’efforts redoublés afin que, dans la phase de normalisation, ne soient pas vaccinées seules les personnes qui ont activement choisi de ne pas l’être.
Les données de la récente enquête Sotomo suggèrent que la couverture vaccinale peut encore être augmentée de manière significative. 25% des répondants déclarent ne pas vouloir être vaccinés (fig. 46 sur [27]). Ce pourcentage est plus élevé que pour d’autres vaccinations telles que celles contre le tétanos ou la rougeole[28]. Certaines de ces personnes pourraient être amenées à se faire vacciner contre le SARS-CoV-2 grâce à une meilleure information[29]. Actuellement, environ 7,4 millions de personnes sont éligibles à la vaccination. En date du 13.8.2021, 4,3 millions de personnes sont entièrement vaccinées[30]. Cela correspond à 58% de toutes les personnes pouvant être vaccinées. Ainsi, 17% sont encore indécis ou ne sont pas encore complètement vaccinés. Un moyen d’augmenter la couverture vaccinale qui a donné de très bons résultats dans d’autres pays consiste à contacter directement les personnes non vaccinées et à leur faciliter autant que possible l’accès à la vaccination ; vous trouverez davantage de détails sur ce sujet dans notre rapport scientifique du 3.8.2021[31]. À l’évidence, les groupes marginalisés, socioéconomiquement défavorisés et les personnes issues de l’immigration, en particulier, n’ont pas encore été vaccinés, mais accepteraient de le faire suite à une incitation concrète (voir également [32] de la Croix-Rouge suisse et le rapport sur leur engagement[33]).
Tant la couverture vaccinale que le taux de vaccination actuel en Suisse sont inférieurs à la moyenne par rapport aux autres pays européens (voir figure 1). Dans le quadrant supérieur droit figurent les pays dont la couverture vaccinale est satisfaisante : l’axe horizontal indique le nombre de personnes vaccinées à ce jour, l’axe vertical le rythme actuel de la couverture vaccinale. En bas à droite se trouvent les pays qui ont déjà atteint une couverture vaccinale plus élevée que la Suisse, mais dont le rythme de couverture vaccinale a maintenant également diminué. La Suisse se situe dans le quadrant inférieur gauche, ce qui reflète à la fois une faible couverture vaccinale à ce jour, et un faible taux de vaccination actuel. La couverture vaccinale pour d’autres maladies est similaire, voire supérieure en Suisse par rapport aux autres pays européens[34]. Cela suggère que la faible couverture vaccinale pour le SARS-CoV-2 ne peut s’expliquer par un scepticisme dominant de la population suisse à l’égard de la vaccination.
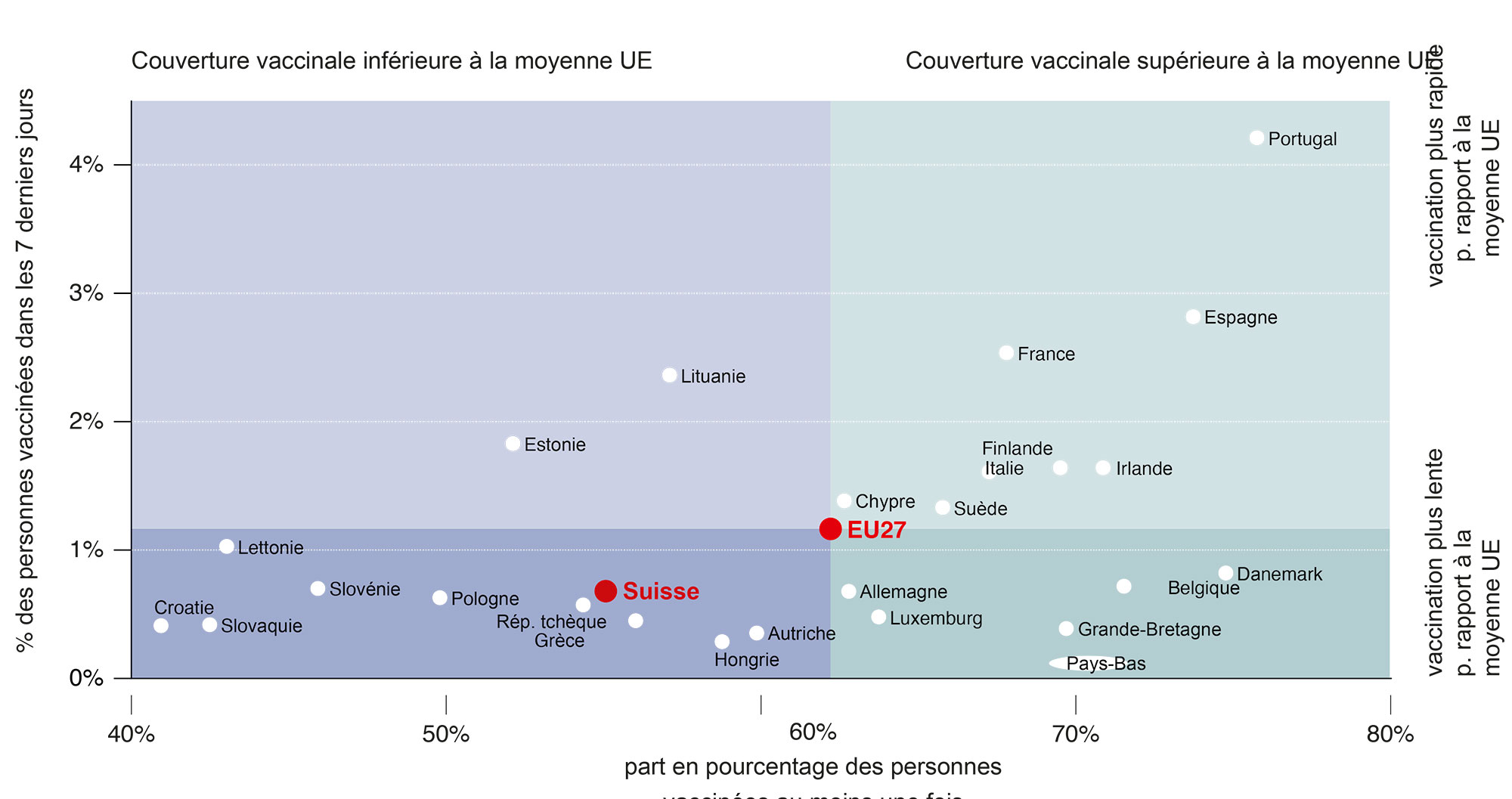
Fig. 1 : Le nombre de personnes vaccinées (en abscisse) et le taux hebdomadaire de couverture vaccinale (en ordonnée) par rapport à la moyenne de l’UE. Source OWID (15.08.2021).
3. Stratégie en phase de normalisation
La grande majorité de la population développera des anticorps contre le SARS-CoV-2, soit par la vaccination, soit par l’infection (par exemple,[35]).
Le nombre de personnes qui développeront des anticorps contre le SARS-CoV-2 en s’infectant atteindra près de 3 millions, à moins que les taux de couverture vaccinale actuels n’augmentent de manière significative. En particulier, relevons que dans tous les groupes d’âge, le nombre de personnes qui ne sont pas actuellement immunisées est presque aussi élevé (90 %) ou plus élevé que le nombre de personnes qui ont été infectées par le SARS-CoV-2 dans le passé (tableau 1). La charge totale de morbidité potentielle future est supérieure à la charge totale de morbidité à ce jour.
Tableau 1. Estimation du nombre de personnes non immunes dans différents groupes d’âge. La non-immunité est définie comme l’absence de protection immunitaire avant l’hospitalisation. Il s’agit d’une version actualisée et élargie du tableau présenté dans la mise à jour scientifique du 20 juillet 2021[36].
a Le nombre de personnes actuellement non immunisées sont estimées sur la base du nombre de personnes ayant reçu une ou deux doses de vaccin au 12 août 2021 et de l’efficacité estimée de la vaccination en termes d’hospitalisations. Nous estimons le nombre de personnes qui ne sont pas encore vaccinées comme le nombre de personnes qui ne sont ni vaccinées ni guéries. À cela nous ajoutons la proportion des personnes vaccinées qui ne sont pas protégées contre l’hospitalisation en fonction de la proportion de la population d’un groupe d’âge qui est vaccinée et de l’efficacité de la vaccination contre l’hospitalisation (80% après une dose de vaccin, 96% après deux doses de vaccin[37]). Vous trouverez davantage de détails ici[38].
b Hospitalisation et décès par infection : la plupart des données sont basées sur les infections par les souches de SARS-CoV-2 qui étaient dominantes jusqu’en mars 2021. Pour les infections avec la variante Delta, le risque d’hospitalisation ou de décès est plus élevé que pour les souches qui étaient dominantes jusqu’en mars 2021 (voir section 1). La fourchette des valeurs pour l’ensemble de la tranche d’âge est indiquée.
c Charge de morbidité potentielle actuelle : charge maximale possible de la maladie si toutes les personnes qui ne sont pas actuellement immunisées étaient infectées. Il ne s’agit donc pas d’une estimation de la charge de morbidité future, mais de la limite supérieure de la charge de morbidité possible avec les souches virales actuellement connues. Il n’est pas tenu compte du fait que le risque d’hospitalisation ou de décès est plus élevé pour les infections par la variante Delta que pour les souches qui étaient dominantes jusqu’en mars 2021, une particularité qui entraîne une nouvelle augmentation de la charge de morbidité potentielle.
Classe | Nombre de personnes | Infectées à ce jour (estimation) | Hospitalisées | Décédées | Entièrement vaccinées à ce jour | Actuellement non immunisées (estimation) a | Hospitalisations par infectionb | Décès par infectionb | Charge de morbidité potentielleactuelle |
0-9 | 873’043 | 200’000 | 341 | 2 | 126 | 675’000 | 0.17% | 0.001% | environ trois fois plus élevé qu’avant |
10-19 | 844’155 | 255’000 | 170 | 1 | 126’612 | 470’000 | 0.07% | 0% | environ deux fois plus élevé qu’avant |
20-29 | 1’045’350 | 275’000 | 543 | 3 | 424’517 | 420’000 | 0.20% | 0.001% | environ une fois et demie plus élevé qu’avant |
30-39 | 1’229’176 | 305’000 | 973 | 11 | 567’945 | 460’000 | 0.32% | 0.004% | environ une fois et demie plus élevé qu’avant |
40-49 | 1’198’325 | 305’000 | 1’900 | 40 | 653’486 | 375’000 | 0.62% | 0.013% | approx. au même niveau qu’avant |
50-59 | 1’292’837 | 305’000 | 3’921 | 209 | 799’716 | 350’000 | 1.30% | 0.07% | approx. au même niveau qu’avant |
60-69 | 947’959 | 210’000 | 5’286 | 696 | 692’293 | 190’000 | 2.50% | 0.33% | approx. au même niveau qu’avant |
70-79 | 721’518 | 120’000 | 7’167 | 2’088 | 599’348 | 110’000 | 5.99% | 1.74% | approx. au même niveau qu’avant |
80 et plus | 453’670 | 55’000 | 9’331 | 7’309 | 367’618 | 80’000 | 16.50% | 12.92% | environ une fois et demie plus élevé qu’avant |
Jusqu’à présent, un objectif crucial s’est imposé sur le plan scientifique, à savoir protéger les gens de l’infection jusqu’à ce qu’ils aient la possibilité de se faire vacciner. La stratégie pour atteindre cet objectif a été de viser un faible nombre de cas (stratégie d’endiguement, Policy Brief 26.5.2020 [39], Policy Brief 14.9.2020 [40]). Si une telle stratégie est mise en œuvre avec succès, il n’y a pas de charge supplémentaire pour le système de santé. Dès lors que seules les personnes qui ont résolument pris la décision de ne pas se faire vacciner ne le sont pas, cet objectif perd sa pertinence pour le groupe des personnes de plus de 12 ans : en décidant de ne pas se faire vacciner, on accepte (peut-être à son insu) d’être infectés par le SARS-CoV-2 et, le cas échéant, le risque d’une évolution sévère de la maladie ou d’un COVID long.
Au lieu de protéger toutes les personnes contre l’infection, il ne faudra protéger que les personnes qui ne peuvent pas être vaccinées ou celles pour lesquelles les vaccins n’ont pas leur pleine efficacité. Dans le même temps, il faut éviter que le système de santé ne soit surchargé. La surcharge du système de santé signifierait que les patientes et les patients, quel que soit le type de maladie dont ils sont atteints (non-COVID et COVID) et quel que soit leur statut vaccinal COVID, subiraient les conséquences de la surcharge en raison d’un retard de traitement ou de triage.
Les objectifs scientifiques proposés dans la lutte contre la pandémie dans la phase de normalisation passent de « protéger toutes les personnes de l’infection jusqu’à ce qu’elles aient eu la possibilité d’être vaccinées » à: I) éviter une surcharge du système de santé ; II) réduire au minimum l’impact sur les enfants de 0 à 12 ans qui ne peuvent actuellement pas être vaccinés, et III) protéger les personnes de plus de 12 ans qui ne peuvent pas être vaccinées ou pour lesquelles la vaccination offre une faible protection contre l’hospitalisation ou un COVID long. |
La crise COVID19 sera surmontée lorsque l’ouverture complète des activités économiques et sociales sera possible sans qu’il faille prendre des mesures de lutte contre la pandémie et que les objectifs I à III seront atteints.
En ce moment, une ouverture complète risque toutefois de compromettre les objectifs I à III . Le nombre de personnes non immunisées est si important que le système de santé pourrait être surchargé (Rapport scientifique du 3.8.2021 [41] sur les risques pour le système de santé). Même avec les mesures existantes, nous avions observé trois doublements de nouvelles hospitalisations au cours du mois dernier. Si trois autres doublements se produisent, nous nous retrouverons à des niveaux d’occupation semblables à ceux de l’automne 2020 – soit au sommet de la deuxième vague. Cela signifie que la pandémie reste un défi majeur et que la réalisation des objectifs I à III nécessite une nouvelle stratégie.
Au fil du temps, une partie très importante des personnes non immunes qui ont choisi de ne pas se faire vacciner acquerront par l’infection une réponse immunitaire au SARS-CoV-2. Cette charge de morbidité ne peut être réduite (à moins que ces personnes ne décident finalement de se faire vacciner). La grande majorité des personnes qui ont choisi de ne pas se faire vacciner seront infectées et certaines développeront une maladie grave ou un COVID long. Les interventions ne peuvent viser qu’à répartir la charge de morbidité sur une période courte ou longue. En particulier, nous ne surmonterons la pandémie que lorsque le nombre de personnes non immunisées sera suffisamment faible pour que le système de santé puisse faire face à la charge de morbidité à laquelle on pourra alors s’attendre.
Dans la phase de normalisation, il est important de trouver un moyen d’accepter les cas inévitables de maladie chez les personnes qui ont décidé de ne pas se faire vacciner, sans compromettre la réalisation des objectifs I à III.
Les stratégies pour atteindre les nouveaux objectifs I à III sont esquissées ci-après. Nous notons que ces stratégies ont été formulées sur la base des connaissances de la souche dominante actuelle, soit la variante Delta. Toutefois, les stratégies peuvent changer si des variantes présentant d’autres caractéristiques deviennent dominantes ou si de nouvelles caractéristiques du variant Delta sont détectées.
3.1. Objectif I: Éviter la surcharge du système de soins de santé
Actuellement, la couverture vaccinale de la population suisse est trop faible pour protéger le système de santé en cas de future vague pandémique à croissance rapide (Rapport scientifique du 20.7.2021 [42] et Rapport scientifique du 3.8.2021 [43]). Par conséquent, une vague pandémique à croissance rapide doit être ralentie afin d’éviter de surcharger le système de santé. Cela reste valable en principe jusqu’à ce qu’une immunité suffisante soit acquise dans la population par la vaccination et les infections naturelles de SARS-CoV-2, de sorte que la charge de morbidité restante n’obère pas davantage le système de santé.
L’objectif des certificats COVID change en fonction de la prise de conscience qu’une proportion importante de personnes vaccinées et guéries peut être infectée par la variante virale actuellement dominante et peut également transmettre le virus. Les personnes vaccinées sont infectées à un certain degré par la variante Delta du SARS-CoV-2, comme mentionné dans la section 1, et sont susceptibles de transmettre le virus. Si la quantification exacte de l’infection et de la transmission n’est pas clairement déterminée, on sait que la vaccination ou l’immunité après la guérison permettent d’éviter environ 9 infections graves par le variant Delta sur 10 entraînant une hospitalisation. Ces résultats ont des conséquences pour le certificat COVID.
- Les événements TGV (pour «testés-guéris-vaccinés») visent à maintenir le nombre de personnes actuellement infectieuses à un bas niveau. Cependant, on s’attend à trouver des personnes infectieuses dans les trois groupes (pour les personnes testées, en raison de la sensibilité insuffisante des tests; pour les guéris, en raison d’une réinfection; pour les vaccinés, en raison de la diminution de l’efficacité de la vaccination contre l’infection dans la variante Delta, voir ci-dessus[44]). L’incidence des infections parmi les participants aux événements peut être réduite grâce au concept TGV. Cela réduit également le nombre de personnes qui attrapent la maladie lors des événements TGV. L’utilité des approches TGV dépendra fortement de l’incidence et du taux de transmission des personnes immunisées, et de l’incidence et du taux de transmission des personnes dont le test est négatif (tests faux négatifs). Le fait est que d’importantes flambées épidémiques se produisent lors des événements TGV, comme cela a été documenté aux Pays-Bas et, par la suite, en Suisse également [45], [46], [47].
- Une adaptation possible de ces concepts de protection serait de limiter l’admission aux personnes vaccinées et guéries. De tels événements «GV» – soit excluant les personnes testées, même avec résultat négatif – viseraient l’objectif de réduire au minimum le nombre de personnes non immunes, c’est-à-dire celles qui sont plus susceptibles d’être infectées et qui, si elles le sont, peuvent avoir une évolution grave de la maladie, ce qui pourrait à nouveau mettre le système de santé sous forte pression. En excluant les personnes testées, on pourrait notamment éviter la superpropagation chez ces dernières (à moins qu’elles aient été infectées par le passé sans le savoir) qui ne présentent aucune immunité. Ce qu’il est important de garder à l’esprit est que le danger vient de la susceptibilité à la maladie des personnes testées et de leur risque de devoir être hospitalisées, et que les porteurs d’infection peuvent être tant d’un groupe que de l’autre parmi les TGV. En même temps, l’organisation d’événements GV signifierait l’acceptation de la circulation du virus chez les personnes vaccinées et guéries (ce qui implique aussi un risque que les personnes infectées lors d’événements GV transportent le virus ailleurs). Cette approche serait plus acceptable entre autres parce que les personnes infectées ne développeraient, pour la plupart d’entre elles, que des formes légères de la maladie. Dans le même ordre d’idées, à New York ou au Royaume-Uni, par exemple, un procédé similaire a été adopté – et a été annoncé en France–, prévoyant que seules les personnes vaccinées soient autorisées à entrer dans certains lieux[48], [49].
La réalisation de l’objectif I présuppose que le nombre de cas chez les personnes non vaccinées n’augmente pas trop rapidement. En effet, les non-vaccinés ont un risque accru de devoir être hospitalisés. Parmi les personnes vaccinées, environ 9 admissions à l’hôpital sur 10 sont évitées grâce à la vaccination. La combinaison de deux protocoles permet d’éviter une augmentation rapide des cas chez les personnes non vaccinées :
- réduire la propagation de l’infection chez les personnes non vaccinées grâce à des mesures qui leur sont adaptées, et
- maintenir quelques mesures générales de base pour tous afin de ralentir la transmission.
Mesures spécifiques possibles pour le groupe des non-vaccinés afin de ralentir la vague pandémique si la situation l’exige :
- exclusion du groupe des personnes testées «T» du certificat COVID (voir également la section 4 dans notre rapport scientifique du 20.7.2021 [50]).
- extension de l’obligation de présenter un certificat COVID à d’autres événements.
Mesures générales efficaces pour ralentir la vague pandémique :
- stratégie TTIQ:
- la stratégie de dépistage et de quarantaine est un outil efficace pour ralentir la transmission. C’est lorsqu’elle est maintenue pour l’ensemble de la population que son efficacité est au maximum. Si les personnes vaccinées sont infectées par le variant Delta, elles peuvent transmettre le virus, ce qui constitue une raison valable pour ne pas lever leur mise en isolement[51].
- Imposer la quarantaine aux personnes non vaccinées/non guéries qui sont entrées en contact avec une personne positive au SARS-CoV-2 et après un voyage peut rompre la chaîne de transmission.
- La levée de la quarantaine pour les personnes vaccinées et guéries pourrait être justifiée par le fait que le vaccin les protège de l’infection dans une certaine mesure (4-6 infections voire plus sont évitées sur 10 infections par la vaccination, selon l’étude, voir section 1). On ignore toujours dans quelle mesure les personnes vaccinées peuvent transmettre l’infection.
- Port du masque en intérieur pour tous.
3.2. Objectif II : Réduire au minimum l’impact sur les enfants de 0 à 12 ans qui ne peuvent actuellement pas être vaccinés
Environ 1,1 million d’enfants de 0 à 12 ans ne peuvent actuellement pas être vaccinés. La vaste majorité de la population développera des anticorps contre le SARS-CoV-2, soit par la vaccination, soit par l’infection. Il est nécessaire de comparer le risque (i) « mesures (jusqu’à l’achèvement de la couverture vaccinale chez les enfants) et de vaccination » et le risque (ii) « infection » pour déterminer une stratégie future.
Les données provenant d’autres pays suggèrent que la variante Delta accélérera la propagation du SARS-CoV-2 chez les enfants. Jusqu’à présent, les pays où la prévalence de la variante Delta est persistante ont enregistré les taux d’admission pédiatrique les plus élevés depuis le début de la pandémie[52]; toutefois, on ignore si cela est dû au fait que la variante Delta serait plus grave chez les enfants, ou à une prévalence persistante dans cette population. Les enfants seront vraisemblablement de plus en plus souvent identifiés comme des cas index dans des groupes communautaires ou scolaires. Tout d’abord, parce que la part des adultes vaccinés augmente toujours, ce qui les rend moins souvent identifiés comme cas index. Ensuite, parce que les données provenant du site[53] suggèrent que l’infection par la variante Delta peut être associée à une charge virale jusqu’à 1000 fois supérieure à celle du type naturel, et que la transmission devrait donc devenir plus fréquente, y compris de la part des enfants.
Nous examinons maintenant l’impact des enfants dans les options (i) et (ii) dans le contexte de variante Delta en circulation.
(i) Exposition aux mesures (jusqu’à l’achèvement de la couverture vaccinale chez les enfants) et vaccination :
- Aspects psychologiques
- Isolement social
- Solitude résultant de mesures qui entraînent des changements radicaux pour les enfants, par exemple l’interdiction des activités de groupe, la fermeture partielle de l’école ou les cours en ligne, la quarantaine
- Les enfants sont des porteurs du virus pour les personnes vulnérables qui ne peuvent pas être vaccinées.
- Aspects relatifs à l’éducation
- Fermeture temporaire des écoles pendant les épidémies
- Quarantaine
- Les parents n’envoient pas leurs enfants en classe si la fréquence de cas augmente dans l’établissement fréquenté
- Effets secondaires des vaccins : myocardite et autres effets secondaires. Cette question est en cours d’étude dans le cadre des essais d’homologation. Chez les garçons de 12 à 17 ans, la myocardite due à une infection par le SARS-CoV-2 s’est avérée 6 fois plus probable que celle due à la vaccination[54].
- L’acceptation de la vaccination pourrait être faible chez les enfants et les parents. Avec le temps, les enfants qui ne sont pas vaccinés seront infectés. Par conséquent, les enfants non vaccinés ne subiront que l’effet négatif des mesures, et non leurs avantages.
- (ii) Exposition à l’infection :
- En phase aiguë, la plupart des enfants présentent des évolutions légères, mais il existe aussi de rares évolutions très sévères. Nous présentons des chiffres à ce sujet sur [55] (section 3.2.2).
- Pour le moment les données fiables sur la gravité des infections causées par la variante Delta chez les enfants demeurent lacunaires.
- Des formes de COVID long ont été constatées chez les enfants[56]. On ne sait pas encore dans quelle mesure les enfants sont touchés. L’incidence varie entre 0,5 % et jusqu’à 43 % des cas documentés[57], [58], [59]. La variance est probablement due à des sous-populations pédiatriques, des approches méthodologiques et des définitions de cas différentes. En outre, les symptômes du COVID long sont non spécifiques et pourraient s’expliquer éventuellement par d’autres causes somatiques ou psychologiques. À ce jour, deux études avec des groupes de contrôle ont été menées à bien. Dans l’étude de cohorte longitudinale «Ciao Corona»[60], la fréquence des symptômes persistants rapportés dans un questionnaire spécial était comparable entre les enfants séropositifs et séronégatifs sélectionnés au hasard dans les six mois suivant l’infection, ce qui pourrait indiquer une très faible incidence de COVID long chez les enfants âgés de 6 à 16 ans (bien que le nombre d’enfants pris en considération soit faible et que les résultats doivent donc être confirmés par d’autres études). Par exemple, 9 % des enfants séropositifs et 10 % des enfants séronégatifs ont signalé des symptômes qui ont duré plus de 4 semaines. Et 4 % des enfants séropositifs et 2 % des enfants séronégatifs ont connu des symptômes qui ont duré plus de 12 semaines. De même, dans une vaste étude de cohorte prospective[61] , on a constaté que 4,4 % des patients positifs à la PCR présentaient des symptômes persistants après plus de 28 jours. Après plus de 56 jours, cette proportion est passée à 1,8 %. Comme les cas pédiatriques confirmés par PCR ne représentent qu’une faible proportion du total des infections pédiatriques par le SARS-CoV-2, il est très possible que ces chiffres surestiment l’incidence réelle du COVID long chez les enfants. Le COVID long pédiatrique semble affecter principalement les enfants plus âgés. L’âge moyen déclaré se situe entre 11 et 14 ans [62], [63], [64], [65].
- Si le nombre de cas est trop élevé, il se peut que certains parents gardent leurs enfants à la maison pendant une vague épidémique, ce qui a des répercussions sur le quotidien des enfants.
- En cas d’épidémies trop nombreuses et importantes, la Confédération et les cantons pourraient insister sur la mise en quarantaine afin de ralentir la transmission générale du virus, ce qui a un impact important sur les enfants (psychisme, éducation), mais aussi sur les parents, qui doivent se mettre en quarantaine d’accompagnement avec de jeunes enfants.
Si l’on choisit (i), il faut continuer à prendre des mesures pour ralentir la circulation du virus chez les enfants. Il faut chercher à minimiser le stress psychologique et l’impact sur l’éducation causés par la pandémie, tout en protégeant les enfants de l’infection à l’automne. L’objectif serait que de nombreux enfants – tout comme de nombreux adultes – aient le choix entre la vaccination et l’infection dès qu’un vaccin est approuvé.
En raison de l’impact négatif des fermetures d’écoles sur la santé mentale et l’éducation, tout doit être fait pour que les écoles, les jardins d’enfants et les garderies restent ouverts. Les fermetures ont des conséquences majeures sur le psychisme et l’éducation. Cependant, en raison des caractéristiques de Delta, avec les établissements ouverts, des flambées épidémiques auront inévitablement lieu dans les écoles. Avec les écoles ouvertes, l’objectif sera de minimiser le risque et le nombre d’épidémies. Au sein de ces institutions, les mesures suivantes sont efficaces pour prévenir la transmission :
- les enfants présentant des symptômes doivent rester à la maison
- les mesures qui n’affectent en rien les enfants et pourraient donc être mises en œuvre dans tous les cas (également pour amortir les vagues épidémiques d’autres virus respiratoires) sont des capteurs de CO2 dans toutes les pièces [66] et des filtres à air si nécessaire[67]. Pour un coût de 100 CHF par capteur et 1,1 million d’enfants, et en supposant qu’en moyenne un capteur est nécessaire pour 10 à 15 enfants, les coûts d’acquisition des capteurs de CO2 sont de 7 à 11 millions de CHF.
- Le port des masques dans les écoles reste un moyen de réduire la transmission, sans que cela n’affecte sensiblement les activités quotidiennes scolaires. Il a été démontré que, chez les enfants de 7 à 13 ans, la reconnaissance des émotions faciales peut être limitée par le port d’un masque[68]. On ignore dans quelle mesure ce manque peut être compensé par d’autres éléments expressifs tels que la voix ou le mouvement.
- Des tests réguliers permettent de détecter les cas plus tôt et de briser ainsi les chaînes de transmission.
- La mise en quarantaine interrompt les chaînes de transmission, mais a un fort impact sur le quotidien des enfants et de leurs parents; par exemple, on pourrait remplacer la quarantaine, chez les enfants, par des tests très réguliers. Pour qu’il soit largement accepté, ce dépistage par test doit être non invasif (un prélèvement de salive ou un frottis à l’intérieur de la joue). Il a été démontré que le test rapide de l’antigène n’a une sensibilité que d’environ 43 % dans les écouvillons nasopharyngés d’enfants asymptomatiques[69]. Les tests PCR doivent être utilisés pour augmenter la sensibilité, car la charge virale dans la zone de l’intérieur de la joue/de la salive est plus faible que dans le nasopharynx. La méthode PCR, dans le cas de tests réguliers, présente deux problèmes, soit le coût et le délai entre le test et le résultat. Le regroupement des échantillons réduit les coûts, mais augmente le temps d’attente; en outre, il devient inefficace au-delà d’un certain taux de positivité. Si le dépistage par tests doit remplacer la quarantaine, il demeure nécessaire de tester rapidement les contacts après l’apparition d’un cas.
- En outre, les mesures prises dans la population générale – TTI et masques pour toutes les personnes à l’intérieur (comme évoqué à la section 3.1) – protègent les enfants de l’infection.
Si l’option ii) est choisie, toutes les mesures visant les enfants seraient par conséquent levées. Toutefois, il est important d’envisager ce qui se passera en cas d’épidémies importantes dans les écoles ou de risque de surcharge du système de santé. Il a lieu de croire que les enfants ne puissent pas ensuite mener leur vie quotidienne sans autres restrictions.. Nous devons garder à l’esprit que, dans ces circonstances, des mesures générales de confinement doivent être prises pour protéger le système de santé, lesquelles touchent aussi bien les enfants que les adultes. Ces mesures ont également des conséquences sur le psychisme et l’éducation des enfants.
Par conséquent, il y a tout lieu de croire que, pour les enfants, les mesures non invasives ou peu invasives décrites ci-dessus soient maintenues et appliquées de manière constante non seulement en ce qui concerne les infections, mais aussi en ce qui concerne le psychisme/l’éducation. Cela permettrait d’éviter une trop grande vague d’infections parmi les enfants.
3.3. Objectif III : protéger les personnes de plus de 12 ans qui ne peuvent pas être vaccinées ou pour lesquelles la vaccination offre une faible protection contre l’hospitalisation ou un COVID long
Les personnes vaccinées avec une protection insuffisante sont des personnes qui (i) ne peuvent pas être vaccinées, (ii) pour lesquelles la vaccination n’est pas suffisamment efficace, (iii) pour lesquelles l’effet de la vaccination a diminué avec le temps.
(i) Les personnes qui ne peuvent être vaccinées en raison de réactions allergiques sont en nombre très réduit. L’homologation d’autres vaccins tels que le NovaVax / AstraZeneca devrait réduire encore plus le nombre de personnes qui ne peuvent être vaccinées.
(ii) Chez les personnes immunodéficientes ou immunodéprimées, la vaccination n’a qu’une efficacité réduite. Il n’existe pas de données fiables sur le nombre de personnes appartenant à ce groupe en Suisse. Selon nos estimations approximatives, il s’agit certainement de plus de 100 000 personnes. Ces personnes peuvent être protégées de la manière suivante :
- mesurer l’immunité et effectuer des rappels de vaccination pour ces personnes si nécessaire (ce qui est recommandé par la Commission fédérale pour les vaccinations (CFV) pour les patients ayant une immunosuppression sévère, par exemple après une transplantation d’organe[70])
- pour les professionnelles et professionnels de la santé qui traitent ces personnes :
- Mise en œuvre cohérente des mesures d’hygiène, en particulier le port systématique de masques par l’ensemble du personnel de santé
- Le dépistage régulier obligatoire pour les professionnelles et professionnels de la santé réduit le risque de transmission. Par conséquent, tous les patients et patientes devraient également être testés régulièrement, étant donné que nombre d’entre eux sont hébergés dans des chambres à plusieurs lits. Les résultats des tests doivent être disponibles à très brève échéance. La mise en place de ces dépistages par tests, qui doivent être effectués plusieurs fois par semaine, entraîne des coûts importants.
- Certains cantons ont déjà introduit des tests obligatoires pour les personnes non vaccinées. Cette mesure contribue à briser les chaînes de transmission; or, avec le variant Delta il y a aussi un certain risque de la part des personnes doublement vaccinées – risque qui, pour être mieux quantifié, nécessite des données supplémentaires.
- Thérapie préventive par anticorps monoclonal.
(iii) D’une manière générale, nous nous attendons à ce que l’effet de la vaccination diminue avec le temps. Des vaccinations de rappel peuvent alors être utiles.
D’une part, l’effet diminuera parce que la réponse immunitaire diminue chez les personnes vaccinées. Israël a déjà commencé à administrer une troisième dose de vaccin pour améliorer la protection des personnes âgées et l’Allemagne envisage de faire de même. Dans la campagne de vaccination suisse, les groupes vulnérables étaient prioritaires et vaccinés en premier. Dans l’ensemble, c’est chez ces personnes que sont attendues les évolutions les plus sévères du SARS-CoV-2. En plus de la diminution de la réponse immunitaire due au long intervalle entre la vaccination et l’infection éventuelle, leur réponse immunitaire pourrait être généralement affaiblie par leur âge avancé ou par d’autres maladies. L’effet de la vaccination pourrait donc s’amoindrir dans la période à venir, à tel point que les infections sont susceptibles de donner des évolutions plus sévères de la maladie. Par conséquent, un rappel de vaccin pourrait être proposé aux groupes à risque avant l’hiver prochain, avec ou sans mesure en amont des réponses anticorps neutralisant le virus ou spécifiques à la protéine de pointe (comme chez les patients transplantés[71]).
Des rappels de vaccin sont également nécessaires lorsque des variantes contournent la protection vaccinale. Les vaccins semblent encore très bien protéger contre les évolutions sévères avec hospitalisation en cas d’infection par Delta, même après une plus longue période de vaccination (voir section 1). Maintenant que le variant Delta infecte de plus en plus de personnes vaccinées, la question est de savoir si les personnes vaccinées souffriront du syndrome post-COVID-19. Le COVID long peut se produire chez les personnes doublement vaccinées[72] , mais l’ampleur de ce phénomène pour le variant Delta n’est pas encore claire et doit faire l’objet d’une étude plus approfondie.
La Suisse n’enregistrant pas systématiquement le statut vaccinal des personnes testées positives, il n’existe pas à ce jour de données nationales permettant d’évaluer les questions relatives à l’affaiblissement de l’effet du vaccin. Le séquençage des échantillons des personnes doublement vaccinées testées positivement permettrait également de détecter en temps utile si d’autres variantes circulent et contournent la protection vaccinale (voir par exemple notre rapport scientifique du 07.04.2021 [73]). En outre, des échantillons de sérum recueillis de manière systématique et longitudinale auprès de différentes populations (personnes vaccinées par Moderna ou Pfizer/BioNTech, d’âges différents, ainsi que personnes non vaccinées ayant une infection antérieure documentée) sont nécessaires pour mesurer leur réponse immunitaire contre les virus actuellement en circulation.
Reference:
[1] https://sciencetaskforce.ch/fr/taux-de-reproduction/ et https://ibz-shiny.ethz.ch/covid-19-re-international/: Les estimations de Re au cours des derniers jours peuvent être sujettes à de légères fluctuations, lesquelles se produisent en particulier dans les petites régions, lors de changements survenant dans la dynamique, ou lorsque le nombre de cas est faible.
[2] https://sciencetaskforce.ch/fr/taux-de-reproduction/ et https://ibz-shiny.ethz.ch/covid-19-re-international/: Les estimations de Re au cours des derniers jours peuvent être sujettes à de légères fluctuations, lesquelles se produisent en particulier dans les petites régions, lors de changements survenant dans la dynamique, ou lorsque le nombre de cas est faible.
[3] https://ibz-shiny.ethz.ch/covidDashboard/trends: Les nombres de cas confirmés et d’hospitalisations/décès des 3 et 5 derniers jours respectivement ne sont pas pris en compte en raison des décalages temporels de notification.
[4] https://ibz-shiny.ethz.ch/covidDashboard/, Dashboard Time Series
[6] https://www.covid19.admin.ch
[7] https://cov-spectrum.ethz.ch/
[8] https://cov-spectrum.ethz.ch/
[9] https://cov-spectrum.ethz.ch/explore/Switzerland
[10] https://assets.publishing.service.gov.uk/government/uploads/system/uploads/attachment_data/file/993358/s1288_Warwick_RoadMap_Step_4.pdf
[11] https://www.thelancet.com/journals/lancet/article/PIIS0140-6736(21)01358-1/fulltext
[12] https://doi.org/10.1101/2021.07.05.21260050
[13] https://www.gov.il/BlobFolder/reports/vaccine-efficacy-safety-follow-up-committee/he/files_publications_corona_two-dose-vaccination-data.pdf
[14] https://www.thelancet.com/journals/lancet/article/PIIS0140-6736(21)01358-1/fulltext
[15] https://spiral.imperial.ac.uk/bitstream/10044/1/90800/2/react1_r13_final_preprint_final.pdf
[16] https://assets.publishing.service.gov.uk/government/uploads/system/uploads/attachment_data/file/1010472/Vaccine_surveillance_report_-_week_32.pdf
[17] https://www.nejm.org/doi/full/10.1056/NEJMoa2108891
[18] https://doi.org/10.1101/2021.07.05.21260050
[19] https://www.alberta.ca/stats/covid-19-alberta-statistics.htm#vaccine-outcomes
[20] https://www.gov.il/BlobFolder/reports/vaccine-efficacy-safety-follow-up-committee/he/files_publications_corona_two-dose-vaccination-data.pdf
[21] https://www.cdc.gov/mmwr/volumes/70/wr/mm7031e2.htm?s_cid=mm7031e2_w
[22] https://spiral.imperial.ac.uk/bitstream/10044/1/90800/2/react1_r13_final_preprint_final.pdf
[23] https://www.medrxiv.org/content/10.1101/2021.07.28.21261295v1.full.pdf
[24] https://assets.publishing.service.gov.uk/government/uploads/system/uploads/attachment_data/file/1010472/Vaccine_surveillance_report_-_week_32.pdf
[25] https://khub.net/web/phe-national/public-library/-/document_library/v2WsRK3ZlEig/view_file/479607329?_com_liferay_document_library_web_portlet_DLPortlet_INSTANCE_v2WsRK3ZlEig_redirect=https%3A%2F%2Fkhub.net%3A443%2Fweb%2Fphe-national%2Fpublic-library%2F-%2Fdocument_library%2Fv2WsRK3ZlEig%2Fview%2F479607266
[26] https://www.gov.il/BlobFolder/reports/vaccine-efficacy-safety-follow-up-committee/he/files_publications_corona_two-dose-vaccination-data.pdf
[27] https://sotomo.ch/site/wp-content/uploads/2021/07/8.-SRG_Corona-Monitor.pdf
[28] https://ourworldindata.org/vaccination
[29] https://sciencetaskforce.ch/wissenschaftliches-update-20-juli-2021/
[30] https://www.covid19.admin.ch/en/vaccination/persons
[31] ttps://sciencetaskforce.ch/fr/rapport-scientifique-3-aout-2021/#_ftn15
[32] https://www.migesplus.ch/fr/publications/comment-rendre-les-centres-de-vaccination-covid-19-facilement-accessibles
[33] https://www.24heures.ch/les-sans-papiers-se-sont-rues-sur-la-vaccination-des-quelle-a-ete-accessible-551732325739
[34] https://sciencetaskforce.ch/en/scientific-update-of-3-august-2021/#_ftn15
[35] https://www.nature.com/articles/d41586-021-00396-2
[36] https://sciencetaskforce.ch/fr/rapport-scientifique-20-juillet-2021/
[37] https://assets.publishing.service.gov.uk/government/uploads/system/uploads/attachment_data/file/1010472/Vaccine_surveillance_report_-_week_32.pdf
[38] https://sciencetaskforce.ch/fr/rapport-scientifique-6-juillet-2021//
[37] https://assets.publishing.service.gov.uk/government/uploads/system/uploads/attachment_data/file/1010472/Vaccine_surveillance_report_-_week_32.pdf
[38] https://sciencetaskforce.ch/fr/rapport-scientifique-6-juillet-2021//
[39] https://sciencetaskforce.ch/fr/policy-brief/comment-controler-lepidemie-du-covid-19-en-minimisant-les-couts-economiques-et-sociaux/
[40] https://sciencetaskforce.ch/fr/policy-brief/evaluation-de-la-strategie-dinfection-generalisee/
[41] https://sciencetaskforce.ch/fr/rapport-scientifique-3-aout-2021/#_ftn15
[42] https://sciencetaskforce.ch/fr/rapport-scientifique-20-juillet-2021/
[43] https://sciencetaskforce.ch/fr/rapport-scientifique-3-aout-2021/
[44] https://sciencetaskforce.ch/fr/rapport-scientifique-20-juillet-2021/
[45] https://www.tagesanzeiger.ch/1000-menschen-bei-festival-angesteckt-wegen-des-schutzkonzepts-770938794694
[46] https://www.cnbc.com/2021/07/15/music-festival-in-holland-leads-to-over-1000-covid-infections.html
[47] https://nltimes.nl/2021/07/08/clubs-choosing-close-covid-outbreaks-nightlife
[48] https://www.nytimes.com/2021/08/03/nyregion/nyc-vaccine-mandate.html
[49] https://www.bbc.com/news/business-57893788
[50] https://sciencetaskforce.ch/fr/rapport-scientifique-20-juillet-2021/
[51] https://www.nytimes.com/2021/05/14/world/asia/singapore-covid-restrictions.html
[52] https://assets.publishing.service.gov.uk/government/uploads/system/uploads/attachment_data/file/1005056/Weekly_Flu_and_COVID-19_report_w29.pdf
[53] https://www.medrxiv.org/content/10.1101/2021.07.07.21260122v2
[54] https://www.medrxiv.org/content/10.1101/2021.07.23.21260998v1.full.pdf
[55] https://sciencetaskforce.ch/fr/rapport-scientifique-20-juillet-2021/
[56] https://sciencetaskforce.ch/fr/rapport-scientifique-20-juillet-2021/
[57] https://linkinghub.elsevier.com/retrieve/pii/S2352464221001243
[58] https://onlinelibrary.wiley.com/doi/10.1111/apa.15870
[59] https://onlinelibrary.wiley.com/doi/full/10.1002/ppul.25521
[60] https://jamanetwork.com/journals/jama/fullarticle/2782164
[61] https://www.thelancet.com/journals/lanchi/article/PIIS2352-4642(21)00198-X/fulltext
[62] https://www.thelancet.com/journals/lanchi/article/PIIS2352-4642(21)00198-X/fulltext
[63] https://onlinelibrary.wiley.com/doi/full/10.1002/ppul.25521
[64] https://onlinelibrary.wiley.com/doi/10.1111/apa.15870
[65] https://onlinelibrary.wiley.com/doi/10.1111/apa.15673
[66] https://sciencetaskforce.ch/en/policy-brief/on-the-use-of-co2-sensors-in-schools-and-other-indoor-environments/
[67] https://www.researchgate.net/publication/343514511_Konnen_mobile_Raumluftreiniger_eine_indirekte_SARS-CoV-2_Infektionsgefahr_durch_Aerosole_wirksam_reduzieren
[68] https://journals.plos.org/plosone/article?id=10.1371/journal.pone.0243708
[69] https://journals.asm.org/doi/10.1128/JCM.00991-21
[70] https://www.cdc.gov/coronavirus/2019-ncov/community/schools-childcare/k-12-guidance.html
[71] https://www.swisstransplant.org/fileadmin/user_upload/Bilder/Home/Fuer_Fachpersonen/Covid-19/Dok._DE/20210728_Patienteninfo_Covid-19-Impfung_DE.pdf
[72] https://www.swisstransplant.org/fileadmin/user_upload/Bilder/Home/Fuer_Fachpersonen/Covid-19/Dok._DE/20210728_Patienteninfo_Covid-19-Impfung_DE.pdf
[73] https://www.nejm.org/doi/full/10.1056/NEJMoa2109072?query=featured_home
[74] https://sciencetaskforce.ch/wissenschaftliches-update-07-april-2021/
