Texte en attente de traduction - Texte original en allemand
Résumé
Après une période de baisse du nombre de cas, d’hospitalisations et de décès, le nombre de cas est à nouveau en hausse depuis quelques jours. Ce renversement de tendance est également observé dans d’autres pays européens.
En Suisse, la variante Delta du SARS-CoV-2 se propage. Le taux de transmission de Delta est environ deux fois plus élevé que les souches qui étaient dominantes en 2020 ; il est également plus élevé que la souche Alpha. La protection contre l’hospitalisation et le décès dus à la variante Delta est élevée après une double vaccination. Chez les personnes qui n’ont été vaccinées qu’une seule fois, on peut observer une réduction significative de la protection vaccinale. Chez les personnes non vaccinées, la probabilité d’hospitalisation et de mortalité est accrue de 50% – voire plus – après une infection par les souches Alpha ou Delta par rapport aux souches qui étaient dominantes en Suisse jusqu’en mars 2021.
La situation actuelle, caractérisée par une faible incidence, se prête bien à la mise en place de mesures ciblées pour stopper autant que possible la chaîne d’infection et à un suivi attentif de l’épidémie en Suisse. Grâce à la réalisation systématique de tests en cas de symptômes, à un dépistage intensif dans les écoles et autres lieux à fort contact, et à la lutte contre les flambées épidémiques, les infections peuvent être détectées et les chaînes d’infection peuvent être interrompues de manière sélective, en se limitant à des contraintes économiques et sociales globales mineures. En appliquant des mesures actives aux frontières, le risque d’épidémies causées par des infections importées non détectées – nous pensons en particulier aux variantes préoccupantes – peut être minimisé. De plus, la surveillance génomique constante de l’épidémie en Suisse et l’analyse du SARS-CoV-2 dans les eaux usées permettent de détecter rapidement d’éventuels changements dans la fréquence et l’identité des souches virales en circulation.
Le rôle que joue la couverture vaccinale dans les évolutions possibles au cours des mois à venir est crucial. Dans les groupes d’âge jusqu’à 59 ans, le nombre de personnes qui n’ont pas d’anticorps contre le SARS-CoV-2, que ce soit pour une infection ou une vaccination, est nettement plus élevé que le nombre de personnes qui ont été infectées par le SARS-CoV-2 depuis le début de la pandémie en Suisse. Dans les groupes d’âge de 60 ans et plus, le nombre de personnes qui n’ont pas ces anticorps équivaut approximativement au nombre total de personnes infectées à ce jour. Cela signifie que la potentielle charge future de la maladie en Suisse demeure élevée à l’heure actuelle.
En continuant à étendre la couverture vaccinale, on réduit durablement la charge de morbidité potentielle dans la population, le nombre de personnes présentant des séquelles à long terme après le COVID-19 (soit le COVID long) ainsi que le risque de surcharge du système de soins de santé. Par exemple, l’augmentation de la couverture vaccinale dans un groupe d’âge de 80% à 95% réduit d’un facteur quatre (de 20% à 5%) le nombre de personnes sans anticorps au SARS-CoV-2. De la sorte, la charge potentielle de morbidité dans ce groupe d’âge se réduit par un facteur d’environ quatre. Au Royaume-Uni et en Espagne, entre 95% et 98% des personnes âgées de 70 ans et plus sont entièrement vaccinées, alors qu’en Suisse, dans cette tranche d’âge, elles ne sont que 80%.
Atteindre une couverture vaccinale élevée dans la population est la mesure la plus efficace pour prévenir une forte propagation des infections par la variante Delta du SARS-CoV-2. C’est pourquoi il est essentiel d’encourager activement la population à se faire vacciner.
1. Situation épidémiologique
1.1 Situation générale
Différentes souches de SARS-CoV-2 circulent en Suisse ; parmi celles-ci, la variante Alpha (B.1.1.7) est dominante. Les paramètres épidémiologiques généraux – nombre de cas, d’hospitalisations, taux d’occupation des unités de soins intensifs, nombre de décès – donnent une vue d’ensemble sans faire la distinction entre les souches individuelles. En ces dernières semaines, tous ces indicateurs pointaient vers un recul constant de l’épidémie. Depuis la semaine dernière, les données font état d’une augmentation.
1.2 Dynamique
Selon nos estimations basées sur les données actuelles, l’épidémie de SARS-CoV-2, après une phase de décroissance, a repris sa progression au cours des dernières semaines. La moyenne sur sept jours du taux de reproduction dans l’ensemble du pays est de 1,12 (0,98-1,26), ce chiffre reflétant le niveau de circulation du virus enregistré dans la semaine du 19.06.- 25.06.2021 [1].
Les estimations sur une base journalière du taux de reproduction effectif Re pour l’ensemble de la Suisse sont de[2] :
- 1,15 (intervalle de confiance, IC 95%: 1,01-1,29) sur la base des cas confirmés au 25.06.2021.
- 0,51 (IC 95%: 0,16-1,06) sur la base des hospitalisations (au 19.06.2021)., Pour une comparaison sur la base des cas confirmés, le Re est estimé à 0,96 (IC 95%: 0,83-1,08) pour le même jour.
- 0,53 (IC 95% : 0,02-1,84) sur la base des décès (au 13.06.2021). Pour une comparaison sur la base des hospitalisations, le Re est estimé à 0,66 (IC 95%: 0,32-1,11) pour le même jour. Sur la base des cas confirmés, le Re est estimé à 0,64 (IC 95%: 0,55-0,74) pour le même jour.
Les estimations pourraient être rectifiées en raison des décalages temporels des notifications et des fluctuations dans les données. Nous soulignons que les valeurs Re reflètent le niveau de circulation du virus avec un certain décalage, car un certain laps de temps s’écoule entre l’infection et le résultat du test ou, éventuellement, le décès. Pour les valeurs Re basées sur le nombre de cas, ce délai est d’au moins 10 jours, et jusqu’à 23 jours pour les décès.
En parallèle, nous déterminons les taux de variation des cas confirmés, des hospitalisations et des décès au cours des 14 derniers jours[3]. Le nombre des cas confirmés a varié de 3% (IC : 24% à -15%) par semaine, le nombre d’hospitalisations de -27% (IC : 22% à -57%) et le nombre de décès de -29% (IC : 76% à -73%). Ces valeurs reflètent l’incidence de l’infection survenue il y a plusieurs semaines.
Notre dashboard permet de suivre la variation des chiffres pour le nombre de cas, d’hospitalisations et de décès, stratifiés par âge [4]. Nous observons une diminution statistiquement significative du nombre de cas dans la tranche d’âge 7-15 ans, mais aussi une augmentation significative du nombre de cas dans la tranche d’âge 16-25 ans. Les taux d’hospitalisation sont inférieurs à 10% pour tous les groupes d’âge, ce qui rend difficile l’estimation d’une tendance temporelle.
1.3 Chiffres absolus
Le nombre cumulé de cas confirmés au cours des 14 derniers jours est de 20 pour 100 000 habitants. La positivité est de 0,5% (au 02.07.2021, soit le dernier jour pour lequel seules quelques notifications tardives sont attendues).
Le nombre de personnes atteintes de COVID-19 et hospitalisées dans les unités de soins intensifs s’est situé, au cours des 14 derniers jours, entre 33 et 61[5] (la variation était de -32% (IC : -20% à -42%) par semaine).
Le nombre de décès confirmés en laboratoire au cours des 14 derniers jours s’est situé entre 1 et 3 par jour[6].
1.4 Nouvelles variantes
Depuis mars 2021, Alpha est la variante dominante du virus en Suisse[7],[8], dont le taux de transmission est d’environ 50% plus élevé que celui du type naturel [9],[10],[11]. Les vaccins à ARNm utilisés en Suisse sont très efficaces contre Alpha [12],[13],[14].
Les variantes Bêta (B.1.351) et Gamma (P.1), qui ont été détectées pour la première fois en Suisse au premier trimestre 2021, ont été relevées à une fréquence de 1,7% et de 2,7% respectivement sur les 14 derniers jours[15].
Delta (B.1.617.2), soit la variante décrite à l’origine en Inde et classée comme «variante préoccupante (VOC, pour Variant of concern)» par Public Health England, a été détectée jusqu’à présent dans 290 cas en Suisse. Delta avait une fréquence de 6,0% au cours de la semaine 22, de 15,6% au cours de la semaine 23, et une fréquence de 24,5% au cours de la semaine 24. Pour la semaine 25, l’estimation de la fréquence (actuellement 20,0%) ne se base que sur quatre échantillons séquencés provenant de Delta, et de ce fait ne peut pas encore être considérée comme fiable15. En raison des décalages temporels dans l’enregistrement des séquences, ces fréquences peuvent encore changer, notamment au cours de la semaine 25. L’extrapolation à l’épidémie dans son ensemble permet de constater que des dizaines d’infections au variant Delta se produisent chaque jour.
La variante virale Delta, qui supplante Alpha dans de nombreuses villes britanniques, a probablement un taux de transmission plus élevé[16]. L’avantage de transmission de Delta par rapport à Alpha a été estimé à 56% (intervalle de confiance de 95%: 34%-81%) dans une étude de l’Université de Warwick incluse dans une prépublication[17] . Selon une prépublication de Public Health England[18], la protection vaccinale contre l’infection symptomatique par le variant Delta est réduite: après l’injection de la première dose de BNT162b2 (le vaccin de BioNTech/Pfizer), l’efficacité contre ce variant n’est que de 34% (et de 51% contre le variant Alpha) ; après l’injection de la deuxième dose, l’efficacité est de 88% (et de 93% contre Alpha). Des données provenant d’Israël suggèrent une protection réduite contre l’infection même après la deuxième dose[19]. Les épidémies qui sévissent en Grande-Bretagne et au Portugal – dominées par le variant Delta – sont en nette augmentation (les moyennes sur sept jours des taux de reproduction sont de 1,45 (1,34 – 1,55) et de 1,23 (1,09 – 1,37) respectivement, mesurés du 14 au 20 juin 2021[20]).
2. Approches pour maîtriser l’épidémie en situation de faible incidence
La Suisse connaît actuellement un faible niveau de transmission du SARS-CoV-2, en particulier grâce à la vaccination. Cependant, la prudence reste de mise pour plusieurs raisons: premièrement, la circulation croissante du variant Delta du virus qui – nous l’avons dit plus haut – est hautement transmissible et a déjà provoqué une augmentation massive des cas dans certains pays, dont le Royaume-Uni. Deuxièmement, le ralentissement du taux de vaccination, le nombre de doses administrées quotidiennement étant en baisse depuis le 8 juin 2021. Troisièmement, l’assouplissement de nombreuses mesures de prévention visant à limiter les foules ou les rassemblements en intérieur, combiné à une augmentation des voyages internationaux. Quatrièmement, l’anticipation d’une transmission plus forte du SARS-CoV-2, de la grippe et d’autres virus respiratoires en automne-hiver 2021.
Notre nouvelle Policy Brief détaille les instruments dont on dispose pour réduire la propagation du SARS-CoV-2 au cours de l’été. Soulignons que ces mesures sont plus efficaces lorsqu’elles sont combinées et lorsque le nombre de cas est faible.
Premièrement – et comme décrit plus en détail ci-dessous – la vaccination reste la mesure d’intervention la plus efficace. Augmenter son rythme pour atteindre une proportion élevée de personnes vaccinées contribuera de manière importante à réduire la propagation du virus, y compris du variant Delta. Cependant, le rythme des vaccinations a baissé et pourrait se réduire davantage pendant les vacances d’été, à moins que des actions ne soient mises en œuvre dès maintenant, telles que des campagnes d’information, des unités de vaccination mobiles ou des horaires de vaccination flexibles.
Deuxièmement, la stratégie «Tests, traçage, isolement et quarantaine» peut être optimisée dans une situation de faible incidence et de circulation de variants du virus. À cette fin, il convient de réaliser des tests à grande échelle, et de faire confirmer tous les tests antigéniques rapides positifs par un test PCR afin d’éviter les faux positifs (plus fréquents lorsque l’incidence de la maladie est faible), mais aussi pour permettre un séquençage génomique systématique. Cette surveillance donne les informations les plus précises sur la circulation des nouveaux variants préoccupants et leur origine. Le renforcement de la recherche des contacts devrait permettre de traiter chaque nouveau cas confirmé comme s’il était infecté par la variante Delta, avec identification rapide, tests et mise en quarantaine des contacts proches. Des efforts pour identifier la source potentielle d’infection de chaque nouveau cas permettront d’assurer que le plus grand nombre possible de personnes ayant été présentes lors de l’infection soient rapidement testées. L’utilisation des applications SwissCovid et NotifyMe permet d’accélérer la recherche de contacts.
Si des mesures actives sont prises aux frontières, le risque de flambées épidémiques causées par des infections importées non détectées, en particulier les variantes préoccupantes, peut être minimisé. À l’occasion de l’Euro 2020 une augmentation des infections importées causées par la variante Delta a été constatée dans plusieurs pays[21].
Quatrièmement, avec le maintien de précautions telles que le port du masque dans les espaces intérieurs, la distanciation physique et une bonne ventilation des locaux, le risque de transmission du SARS-CoV-2 se réduira encore.
3. Développements possibles dans les mois à venir
3.1. Évolution possible en Suisse pour 2021 et importance d’une couverture vaccinale élevée
L’évolution de la pandémie en Suisse dans les prochains mois dépend d’un équilibre entre les facteurs qui ralentissent l’épidémie et ceux qui favorisent l’infection. L’avancée de l’immunisation jugule l’épidémie en Suisse: en effet, grâce à la campagne de vaccination en cours, chaque jour de plus en plus de personnes sont immunisées par une double vaccination. Selon les études de séroprévalence effectuées dans le pays, environ 20-25% des personnes ont été infectées par le SARS-CoV-2 à ce jour, avec des variations considérables entre les régions et entre les groupes d’âge[22]. La protection immunologique après la guérison est similaire à celle obtenue après une vaccination complète chez les personnes jusqu’à 65 ans, et probablement inférieure chez les personnes de plus de 65 ans et pour les variantes du virus présentant une évasion immunitaire partielle[23]. Les facteurs favorisant la contagion comprennent – nous l’avons dit plus haut – la propagation de la variante Delta favorisée par des taux de transmission accrus, et la suppression des mesures restreignant les contacts et la mobilité.
Les facteurs saisonniers sont également susceptibles de jouer un rôle important. Le passage à la belle saison a réduit les contagions, qui toutefois augmenteront pendant la transition vers l’automne et l’hiver 2021/22. En effet, le taux de transmission des virus respiratoires augmente toujours pendant les mois d’hiver, en raison des effets saisonniers directs sur l’efficacité de la transmission du virus, des influences saisonnières sur la susceptibilité à la maladie des personnes potentiellement infectées, mais aussi des influences sur le comportement humain, puisque la plupart des contacts sociaux ont lieu à l’intérieur. C’est également le cas du SARS-CoV-2. Sous nos latitudes, la différence entre la transmissibilité maximale en hiver et en été est estimée à 40-60% [24],[25],[26].
En ces prochains mois la situation dépendra essentiellement de la proportion de personnes en Suisse non immunisées contre le SARS-CoV-2 – ou qui ne le sont pas suffisamment – laquelle sera fonction à son tour du nombre de personnes entièrement vaccinées. La proportion de personnes sans anticorps contre le SARS-CoV-2 (c’est-à-dire de personnes non immunisées) influence l’épidémie de deux manières: tout d’abord, suite à une infection les personnes dépourvues de ces anticorps ont considérablement plus de probabilités de tomber malades, et de développer une forme agressive de la maladie que les personnes immunisées[27]. Ensuite, sans vaccination, le risque d’être infecté·e et de transmettre le virus est nettement plus élevé. Plus la proportion de personnes non immunisées est importante en Suisse, plus la proportion de contacts entre personnes pouvant entraîner une transmission du virus est élevée.
La proportion de personnes non immunisées chez les jeunes est significative, car une partie de la population infectée présente des problèmes de santé à long terme après l’infection. Heureusement, chez les personnes de moins de 50 ans le risque de maladie aiguë grave et de décès à la suite d’une infection par le SARS-CoV-2 est faible (figure 1). Mais les plus jeunes peuvent également être affectés par des ennuis de santé persistants après l’infection, autrement dit le COVID long[28],[29]. Une étude récente menée auprès de jeunes adultes âgés de 16 à 30 ans a révélé que, six mois après l’infection, 10 à 20% d’entre eux présentaient des troubles de la concentration et de la mémoire ainsi qu’une fatigue persistante[30]. L’augmentation de la couverture vaccinale réduit le risque d’infection[31] et donc le risque d’atteintes à la santé de plus longue durée.
La proportion de personnes non immunisées dans le segment plus âgé de la population est le facteur majeur déterminant la charge aiguë potentielle de morbidité en cas de nouvelle vague épidémique. La probabilité de tomber gravement malade et d’être hospitalisé, voire de mourir, à la suite d’une infection augmente fortement avec l’âge. La figure 1 montre une estimation de la probabilité qu’une personne soit hospitalisée ou décède après une infection par le SARS-CoV-2, pour différents groupes d’âge. Cette analyse est basée sur des données concernant la Suisse. Il est important de noter que cette estimation tient compte du nombre de cas non signalés, soit des infections qui ne sont pas détectées et, de ce fait, pas annoncées : les hospitalisations et les décès dans chaque groupe d’âge ne sont pas représentés par rapport aux cas confirmés, mais par rapport à l’estimation du nombre total d’infections dans ce groupe d’âge, y compris les infections qui n’ont jamais été détectées et signalées. L’estimation du nombre total d’infections dans chaque groupe d’âge est basée sur les mesures de séroprévalence dans la population suisse. Cette mesure est donc appropriée pour faire des déclarations sur le nombre de décès auxquels on peut s’attendre si un nombre donné de personnes (détectées ou non) sont infectées.
Cette analyse sous-estime jusqu’à 50% la probabilité d’hospitalisation et de mortalité pour l’épidémie à dominante Alpha et Delta survenue en Suisse début juillet 2021. Les données présentées dans la figure 1 sont principalement basées sur les infections avec les souches de SARS-CoV-2 qui prévalaient jusqu’en mars 2021. Comme exposé ci-dessus, les probabilités d’hospitalisation et de mortalité augmentent d’environ 50% ou plus après une infection par les souches Alpha et Delta par rapport aux infections par les souches dominantes jusqu’en mars 2021.
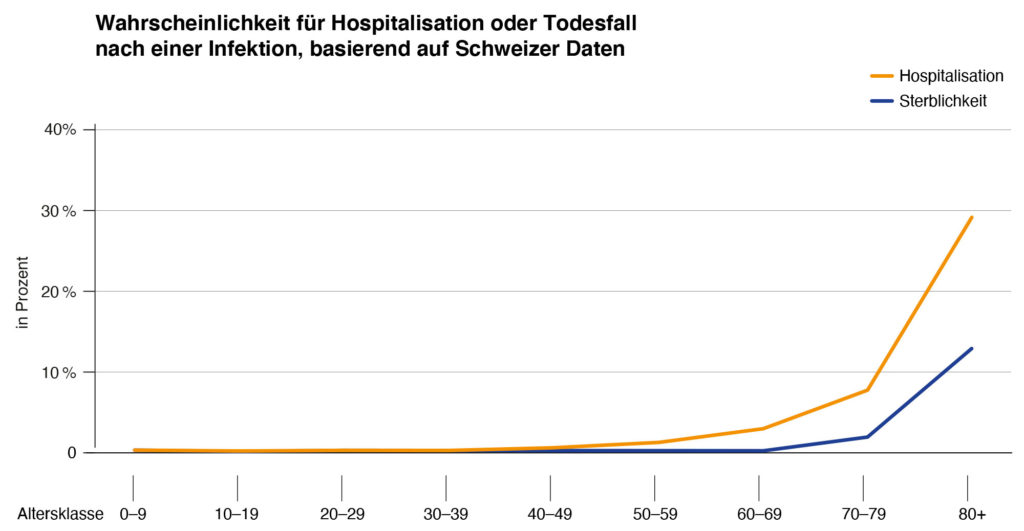
[Axe vertical : en pourcent. Axe horizontal : classe d’âge. Orange : hospitalisations. Bleu : mortalité]
Figure 1 : Probabilité estimée d’être hospitalisé ou de mourir après une infection par le SARS-CoV-2 pour différents groupes d’âge. Les hospitalisations et les décès dans chaque groupe d’âge sont représentés par rapport à l’estimation du nombre total d’infections dans ce groupe d’âge, y compris les infections qui n’ont jamais été détectées et signalées. L’estimation du nombre total d’infections dans chaque groupe d’âge est basée sur les mesures de séroprévalence dans la population suisse.
Des études internationales montrent une augmentation similaire de la probabilité de mourir des suite d’une infection en fonction l’âge. Cette probabilité est appelée le ratio de létalité de l’infection (Infection Fatality Ratio). La figure 2 montre une estimation du ratio de létalité de l’infection en fonction de l’âge, basée sur une analyse systématique de 113 études internationales. Le résultat de cette analyse correspond pour l’essentiel aux conclusions présentées dans la figure 1 sur la base des données suisses. Comme la figure 1, la figure 2 montre la situation avant que la propagation des variants Alpha et Delta n’entraîne une augmentation des probabilités d’hospitalisation et de décès.
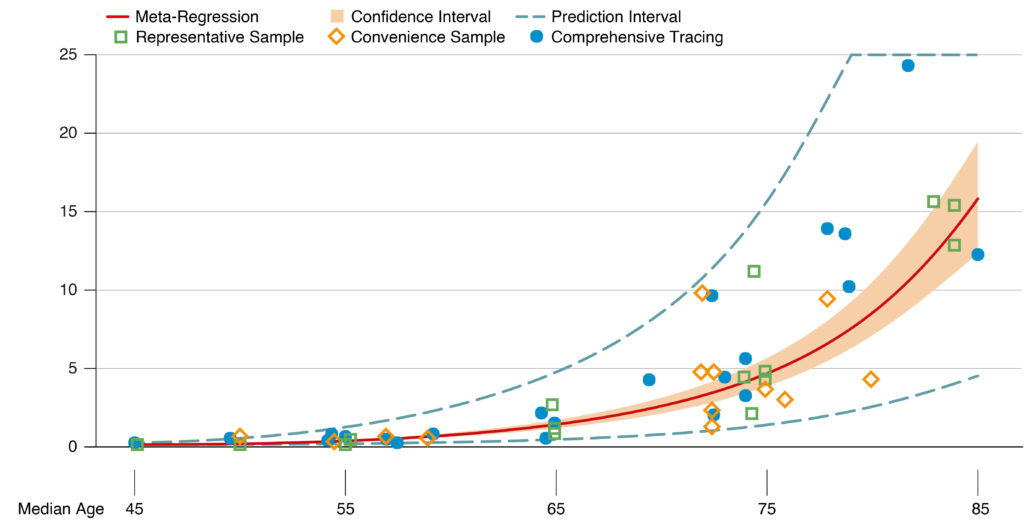
[Rouge : méta-régression. Zone ombrée safran : intervalle de confiance. Traitillé vert : intervalle de prédiction
Carré vert : échantillon représentatif. Losange orange : échantillon de commodité. Points bleus : traçage exhaustif]
Figure 2 : La mortalité due aux maladies infectieuses en fonction de l’âge, d’après un examen systématique de 113 études. Source: [32], creative commons license.
L’augmentation de la couverture vaccinale, en particulier dans les groupes d’âge plus élevés, peut conduire à une réduction très importante de la charge de morbidité aiguë potentielle. Un exemple illustre cet effet : une augmentation de la couverture vaccinale de 80 à 95% dans un groupe d’âge entraîne une réduction de la charge potentielle de morbidité d’un facteur quatre environ. En effet, la proportion de la population non vaccinée dans ce groupe d’âge est divisée par quatre, passant de 20% à 5% (une part supplémentaire de personnes est vaccinée après la guérison, mais cela s’applique à la fois aux 20% et aux 5% et n’affecte donc l’estimation que très marginalement). Cette réduction d’un facteur quatre des non-vaccinés a deux conséquences. En premier lieu, elle réduit également d’un facteur quatre environ le nombre de personnes susceptibles de tomber gravement malades et de mourir après une infection. En second lieu, les infections dans cette tranche d’âge diminuent parce que le nombre de personnes susceptibles d’être infectées et de transmettre l’infection diminue également. Cette estimation approximative ne tient pas compte des décès dans le groupe des personnes vaccinées. Cependant, étant donné que les vaccins à ARNm utilisés en Suisse offrent une protection importante contre les décès après l’infection (environ 97% pour BioNTech/Pfizer, [33]), ce fait n’a pas un grand effet sur l’estimation.
Au moins deux pays d’Europe ont actuellement – au début du mois de juillet 2021 – déjà atteint une couverture vaccinale dans cette fourchette élevée. Au Royaume-Uni, au moins 95% des personnes de chaque groupe d’âge de plus de 50 ans ont été vaccinées. Dans les groupes d’âge de 70 ans et plus, environ 98% sont déjà complètement vaccinés[34] ; en Espagne, environ 97% des groupes d’âge de 70 ans et plus sont complètement vaccinés[35].
3.2. Proportion de personnes non encore vaccinées en Suisse et conséquences sur la charge potentielle de morbidité
L’évolution possible de la charge de morbidité en Suisse au cours des prochains mois sera déterminée par plusieurs facteurs – soit la proportion de la population dans les différents groupes d’âge qui ne sera pas encore immunisée, le nombre de ces personnes qui seront infectées, et la période pendant laquelle ces infections se produiront. Comme mentionné plus haut, le nombre de personnes devant être hospitalisées est largement déterminé par l’immunité et les contagions dans les groupes d’âge plus élevés. L’immunité et les infections survenant dans les tranches d’âge plus jeunes sont particulièrement significatives en raison des conséquences à long terme de COVID-19 dans une partie des cas infectés et de maladies sévères rares, y compris chez les plus jeunes, en particulier ceux présentant des pathologies sous-jacentes, un déficit immunitaire ou des facteurs de risque supplémentaires tels que la grossesse.
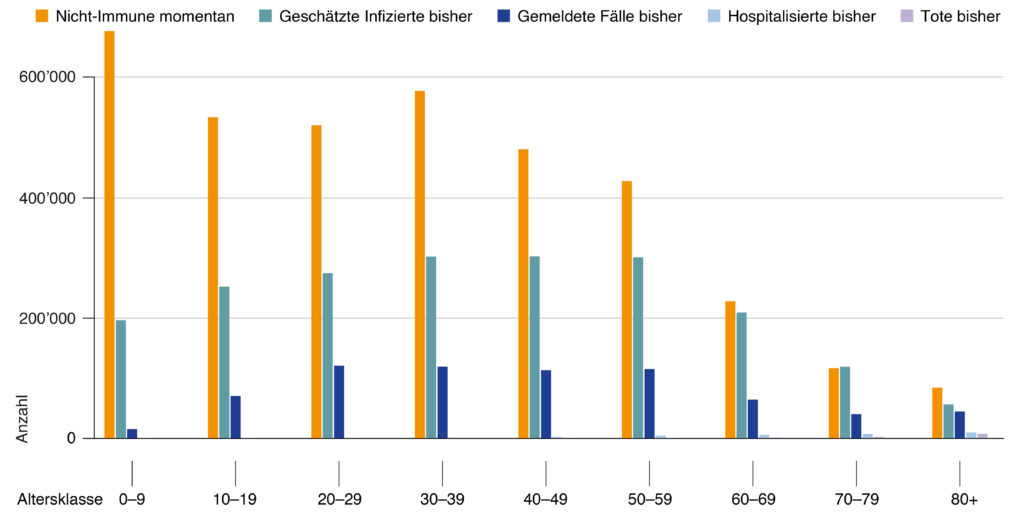
[Orange : non-immunisés à ce jour. Vert : personnes infectées à ce jour. Bleu : cas annoncés à ce jour. Gris-bleu : personnes hospitalisées à ce jour. Lilas : décès à ce jour]
Figure 3 : Estimations du nombre actuel de personnes non immunes (orange), précédemment infectées (ce qui inclut à la fois celles qui ont été testées positives et celles qui ont été infectées, mais n’ont jamais été testées positives ; vert), testées positives à ce jour (bleu foncé), hospitalisées à ce jour (bleu clair), et décédées à ce jour (violet) par groupe d’âge. Les deux premières catégories sont des estimations basées sur des études de séroprévalence et des données de vaccination. Les catégories 3-5 sont issues des données de déclaration de l’OFSP.
La figure 3 montre le nombre estimé de personnes non immunes par groupes d’âge de 10 ans, et compare ce nombre dans chaque groupe d’âge au nombre estimé de personnes de ces groupes d’âge qui ont été infectées, testées positives, hospitalisées et qui sont décédées à ce jour. Cette figure montre que, dans les groupes d’âge jusqu’à 59 ans, le nombre estimé de personnes non immunes (c’est-à-dire les personnes qui ne sont pas protégées contre le décès des suites du SARS-CoV-2) dépasse considérablement l’estimation des personnes infectées jusqu’à présent, selon le groupe d’âge, d’environ 40 à 200%. Dans les groupes d’âge de 60 ans et plus, le nombre global estimé de personnes non immunes est similaire au nombre total estimé de personnes infectées à ce jour ; dans le groupe d’âge de 80 ans et plus, cependant, dont la mortalité à la suite de l’infection est particulièrement élevée (figure 1), le nombre estimé de personnes non immunes est environ 50% plus élevé que le nombre total estimé de personnes infectées à ce jour.
Cette estimation est basée sur un certain nombre d’hypothèses. Le nombre de personnes infectées par groupe d’âge a été estimé en extrapolant les dernières données de séroprévalence de Genève, sous les hypothèses suivantes : la mortalité par infection à Genève est la même que dans le reste de la Suisse ; la distribution de la population par âge est la même à Genève que dans le reste de la Suisse ; et la répartition des infections dans les différents groupes d’âge est la même à Genève que dans le reste de la Suisse. L’estimation du nombre de personnes non immunisées dans les différents groupes d’âge repose sur les hypothèses suivantes : la proportion de personnes précédemment infectées ne diffère pas entre les personnes vaccinées et non vaccinées (cette hypothèse est étayée par les données de séroprévalence et de couverture vaccinale de Genève) ; deux doses de vaccination confèrent une protection complète contre le décès dû au SARS-CoV-2 dans 97% des cas ; et une dose de vaccination confère une protection complète contre le décès des suites du SARS-CoV-2 dans 67% des cas. En outre, l’estimation ne tient pas compte du fait que les personnes présentant des facteurs de risque ont été vaccinées en priorité.
En l’occurrence, il est important de noter que la plupart des infections en Suisse à ce jour sont dues aux variantes du virus qui étaient dominantes jusqu’en mars 2021. Depuis mars 2021, la variante Alpha ainsi que, désormais, la variante Delta sont devenues fréquentes en Suisse. L’infection par Alpha est environ 50% plus susceptible d’entraîner une hospitalisation que l’infection par les souches virales précédemment dominantes. Delta peut présenter une probabilité accrue supplémentaire par rapport à Alpha, d’après les données provisoires de l’Écosse[36] ; toutefois, il n’est pas encore possible d’évaluer de manière concluante la gravité de la progression de la maladie après une infection due à ce variant. À l’heure actuelle, nous devons donc supposer que la probabilité d’hospitalisation ou de décès suite à une infection par Delta est augmentée d’environ 50% ou plus par rapport aux souches qui étaient dominantes en Suisse jusqu’en mars 2021.
Cette analyse montre que la charge potentielle de morbidité – soit la charge de la maladie qui résulterait de l’infection des personnes actuellement non immunisées – est actuellement encore élevée. Le scénario le plus défavorable serait que la majorité de ceux qui ne sont pas encore immunisés soient infectés en peu de temps. Dans ce scénario catastrophe, la charge supplémentaire de morbidité – hospitalisations et décès – pourrait devenir similaire ou supérieure à la charge totale de morbidité enregistrée en Suisse. Si ces infections devaient se produire en peu de temps, le système de soins de santé pourrait à nouveau subir une forte pression. L’automne dernier, la pression exercée sur les unités de soins intensifs avait entraîné des limitations dans le traitement des patientes et des patients COVID-19 et non COVID-19[37],[38].
3.3. Évolution possible à long terme
Cette section comprend le texte du document «Questions pour le NSC-TF sur les variantes du virus et la planification à moyen terme», qui a été partagé avec l’OFSP le 21/06/2021 et sera publié ultérieurement.
La grande majorité des expertes et experts du monde entier s’attendent à ce que le SARS-CoV-2 devienne endémique à long terme[39]. Autrement dit, il y a peu de chances que ce virus disparaisse ; il continuera sans doute à circuler dans la population humaine. Pour la plupart des gens, cela signifie soit qu’il faut se faire vacciner, soit qu’ils contracteront l’infection. Ainsi, à long terme, la plupart des gens acquerront un certain degré d’immunité contre le SARS-CoV-2. Dès lors, le SARS-CoV-2 ne devrait plus constituer une menace immédiate pour la santé, la société et l’économie à long terme. Cependant, pour certaines personnes, le COVID-19 risque toujours de provoquer une maladie grave.
L’évolution de la situation dépendra largement des variantes du SARS-CoV-2 qui seront dominantes en Suisse au cours de la période à venir. La variante Delta est environ deux fois plus infectieuse que les souches virales qui ont prévalu en Suisse en 2020[40]. Cela signifie que Delta peut se propager, dans une population immunisée à 50%, presque aussi rapidement que ne l’a fait le virus initial dans une population non immunisée. Pour minimiser la circulation d’un agent pathogène ayant une transmissibilité aussi élevée uniquement par la vaccination, il faudrait que l’immunité de la population soit supérieure à 85% de la population totale. Comme les enfants de moins de 12 ans ne pourront pas être vaccinés avant le début de l’année 2022 et que ce niveau d’immunité ne sera probablement pas atteint chez les adolescents et les jeunes adultes, on peut s’attendre à une forte circulation du virus dans ces segments de la population dès que les mesures générales seront levées et que l’effet saisonnier de l’automne deviendra favorable au virus. Les personnes non vaccinées ne seront pas réparties uniformément dans l’ensemble de la population, et seront surreprésentées parmi les enfants et les adolescents. En outre, des parties de la population présenteront une proportion significativement plus élevée de personnes non vaccinées et où la circulation du virus sera accrue. Au cours de la pandémie, malgré les mesures d’endiguement parfois rigoureuses prises pendant la saison froide, environ 20 à 25% des Suisses ont été infectés par le SARS-CoV-2, et ce avec des variantes du virus qui, pour la plupart, sont deux fois moins infectieuses que le Delta. Si toutes les mesures générales de confinement sont définitivement levées, la transmissibilité nettement plus élevée de Delta signifie que la plupart des personnes sans protection immunitaire sont susceptibles de subir une infection par le SARS-CoV-2 d’ici avril 2022, ce qui leur permettra d’acquérir une immunité naturelle.
En principe, on ne peut toutefois pas exclure l’apparition de variantes qui peuvent échapper – partiellement ou en grande partie – à l’immunité après la vaccination ou la guérison et qui peuvent également entraîner des évolutions graves de la maladie chez les personnes vaccinées. Pour réduire ce risque, un suivi génomique et immunologique des variants circulant en Suisse est indispensable. Les efforts internationaux visant à réduire la circulation du SARS-CoV-2 dans le monde, notamment par l’accès à des vaccins efficaces, sont également d’une importance capitale. Cela réduit également l’émergence de nouvelles variantes du virus.
Liens:
[1] https://sciencetaskforce.ch/fr/taux-de-reproduction/ et https://ibz-shiny.ethz.ch/covid-19-re-international/: Les estimations de Re au cours des derniers jours peuvent être sujettes à de légères fluctuations, lesquelles se produisent en particulier dans les petites régions, lors de changements survenant dans la dynamique, ou lorsque le nombre de cas est faible.
[2] https://sciencetaskforce.ch/fr/taux-de-reproduction/ et https://ibz-shiny.ethz.ch/covid-19-re-international/: Les estimations de Re au cours des derniers jours peuvent être sujettes à de légères fluctuations, lesquelles se produisent en particulier dans les petites régions, lors de changements survenant dans la dynamique, ou lorsque le nombre de cas est faible.
[3] https://ibz-shiny.ethz.ch/covidDashboard/trends : Les nombres de cas confirmés et d’hospitalisations/décès des 3 et 5 derniers jours respectivement ne sont pas pris en compte en raison des décalages temporels de notification.
[4] https://ibz-shiny.ethz.ch/covidDashboard/, Dashboard Time Series
[6] https://www.covid19.admin.ch
[7] https://cevo-public.github.io/Quantification-of-the-spread-of-a-SARS-CoV-2-variant/
[8] https://ispmbern.github.io/covid-19/variants/
[9] https://sciencetaskforce.ch/fr/rapport-scientifique-9-janvier-2021/
[10] https://www.medrxiv.org/content/10.1101/2021.03.05.21252520v2
[11] https://ispmbern.github.io/covid-19/variants/
[12] https://sciencetaskforce.ch/fr/rapport-scientifique-7-avril-2021/
[13] https://www.thelancet.com/journals/lancet/article/PIIS0140-6736(21)00947-8/fulltext
[14] https://www.nejm.org/doi/pdf/10.1056/NEJMc2102179?articleTools=true
[15] https://cov-spectrum.ethz.ch/
[16] https://assets.publishing.service.gov.uk/government/uploads/system/uploads/attachment_data/file/994761/18_June_2021_Risk_assessment_for_SARS-CoV-2_variant_DELTA.pdf
[17] https://assets.publishing.service.gov.uk/government/uploads/system/uploads/attachment_data/file/993358/s1288_Warwick_RoadMap_Step_4.pdf
[18] https://khub.net/documents/135939561/430986542/Effectiveness+of+COVID-19+vaccines+against+the+B.1.617.2+variant.pdf/204c11a4-e02e-11f2-db19-b3664107ac42
[19] https://www.timesofisrael.com/ministry-data-said-to-show-pfizer-shot-blocks-majority-of-serious-delta-cases/
[20] https://sciencetaskforce.ch/fr/taux-de-reproduction/ et https://ibz-shiny.ethz.ch/covid-19-re-international/: Les estimations de Re au cours des derniers jours peuvent être sujettes à de légères fluctuations, lesquelles se produisent en particulier dans les petites régions, lors de changements survenant dans la dynamique, ou lorsque le nombre de cas est faible.
[21] https://www.ecdc.europa.eu/en/publications-data/communicable-disease-threats-report-20-26-june-2021-week-25
[22]https://www.corona-immunitas.ch/fr/programme/etudes/a3-specchio-covid19/
[23] https://www.thelancet.com/journals/lanhl/article/PIIS2666-7568(21)00093-3/fulltext
[24] https://www.pnas.org/content/118/25/e2019284118
[25] https://www.medrxiv.org/content/10.1101/2021.06.10.21258647v1.full
[26] https://www.sciencedirect.com/science/article/abs/pii/S0013935121001687?via%3Dihub
[27] https://www.thelancet.com/pdfs/journals/lancet/PIIS0140-6736(21)00947-8.pdf
[28] https://www.nature.com/articles/s41591-021-01292-y
[29] https://www.nature.com/articles/s41591-021-01283-z
[30] https://www.nature.com/articles/s41591-021-01433-3
[31] https://www.cdc.gov/mmwr/volumes/70/wr/mm7013e3.htm
[32] https://link.springer.com/article/10.1007/s10654-020-00698-1#rightslink
[33] https://www.thelancet.com/journals/lancet/article/PIIS0140-6736(21)00947-8/fulltext
[34] https://www.ons.gov.uk/peoplepopulationandcommunity/healthandsocialcare/conditionsanddiseases/articles/coronaviruscovid19/latestinsights#age
[35] https://www.mscbs.gob.es/profesionales/saludPublica/ccayes/alertasActual/nCov/documentos/Informe_GIV_comunicacion_20210630.pdf
[36] https://assets.publishing.service.gov.uk/government/uploads/system/uploads/attachment_data/file/997418/Variants_of_Concern_VOC_Technical_Briefing_17.pdf
[37] https://sciencetaskforce.ch/fr/policy-brief/les-consequences-de-la-saturation-des-unites-de-soins-intensifs/
[38] https://sciencetaskforce.ch/fr/policy-brief/procedures-medicales-reportees-durant-la-troisieme-vague//
[39] https://jamanetwork.com/journals/jama/fullarticle/2777343
[40] https://www.gov.uk/government/publications/university-of-warwick-road-map-scenarios-and-sensitivity-step-4-9-june-2021
