Texte en attente de traduction - Texte original en allemand
Résumé
Au cours des quatre dernières semaines, le nombre de patientes et de patients COVID-19 nécessitant une hospitalisation a doublé environ trois fois : autrement dit, il s’est multiplié par huit. Avec deux doublements de plus, les hôpitaux et le personnel de santé seraient mis à aussi rude épreuve que lors du pic de la deuxième vague. Le taux d’occupation des lits dans les unités de soins intensifs se trouve actuellement au même niveau qu’à la fin d’octobre 2020.
Environ 90 % des patientes et patients hospitalisés pour le COVID-19 ne sont pas complètement vaccinés. Parmi eux se trouvent de nombreuses personnes de retour de voyage. L’âge moyen de ces personnes est de 54 ans.
Au cours des dernières semaines, la dynamique de l’infection augmente généralement, et avec une fluctuation relativement importante. Le nombre d’hospitalisations et d’admissions dans les unités de soins intensifs est en forte hausse. Ces derniers jours, le nombre de nouvelles infections a moins augmenté qu’au cours des semaines précédentes. Cela pourrait s’expliquer, entre autres, par le fait que la plupart des vacanciers sont déjà rentrés. La rentrée des classes et l’automne qui approche pourraient redonner un coup d’accélérateur à l’augmentation des chiffres. À cela s’ajoute le comportement de la population, qui influence à son tour cette dynamique.
En résumé, cela signifie qu’il existe un risque pertinent à court terme (dans les semaines à venir) et à moyen terme (dans les 2 à 3 prochains mois) de surcharge dans les hôpitaux et en particulier dans les unités de soins intensifs, avec des incertitudes relativement importantes sur la dynamique.
1. Situation épidémiologique
Situation générale
Ces derniers mois, différentes souches de SARS-CoV-2 ont circulé en Suisse. La variante Delta (B.1.617.2) domine désormais de loin (plus de 90 % des cas depuis la mi-juillet 2021). Les paramètres épidémiologiques généraux – nombre de cas, hospitalisations, occupation des unités de soins intensifs, décès – donnent une vue d’ensemble sans distinguer les différentes souches. Depuis juillet 2021, l’épidémie est en augmentation constante. Ces derniers jours, cette progression s’est ralentie.
Dynamique
- 1,22 (intervalle de confiance, IC 95 % : 1,09-1,35) sur la base des cas confirmés au 13.08.2021.
- 1,42 (IC 95 % : 1,24-1,61) sur la base des hospitalisations (au 07.08.2021). Pour une comparaison sur la base des cas confirmés, le Re est estimé à 1,38 (IC 95 % : 1,24- 1,52) pour le même jour.
- 1,64 (IC 95 % : 0,77-2,84) sur la base des décès (au 01.08.2021). Pour une comparaison sur la base des hospitalisations, le Re est estimé à 1,52 (IC 95 % : 1,28-1,78) pour le même jour. Sur la base des cas confirmés, le Re est estimé à 1,47 (IC 95 % : 1,32-1,61) pour le même jour.
Chiffres absolus
Le nombre cumulé de cas confirmés au cours des 14 derniers jours est de 358 pour 100 000 habitants. La positivité est de 8,8 % (au 20.08.2021, soit le dernier jour pour lequel seules quelques notifications tardives sont attendues).
Le nombre de personnes atteintes de COVID-19 et hospitalisées dans les unités de soins intensifs s’est situé, pendant la période du 11 au 23 août 2021, entre 79 et 214 [5] (la variation était de 97 % (IC 95 % : 118 % à 78 %) par semaine).
Le nombre de décès confirmés en laboratoire au cours des 14 derniers jours s’est situé entre 1 et 4 par jour[6].
Nouvelles variantes
Depuis la semaine 26 (fin juin/début juillet 2021), Delta (B.1.617.2) est le variant viral dominant en Suisse. Cette variante, décrite à l’origine en Inde, avait, parmi les cas séquencés, une fréquence de 1 % dans la semaine 19, de 24 % dans la semaine 24, de 97 % dans la semaine 30 et de 99 % dans la semaine 327. En raison des décalages temporels dans l’enregistrement des séquences, ces fréquences peuvent encore changer, notamment en ce qui concerne la semaine 32. À partir de cette augmentation de la fréquence du variant Delta, on peut calculer un avantage de transmission de 68-75 % par rapport au variant Alpha [8].
Les variantes du SARS-CoV-2 précédemment observées en Suisse, dont le variant Alpha qui a dominé de mars à juin 2021, mais aussi les variants Bêta et Gamma, qui ont toujours été rares, avaient chacun une fréquence <2 % en ces dernières semaines [25].
Le variant Delta domine désormais l’épidémie dans de nombreux pays, dont la Grande-Bretagne, les États-Unis d’Amérique, la France, l’Allemagne, l’Italie et le Portugal. L’avantage de transmission du variant Delta par rapport à Alpha a été estimé à 56 % (IC 95 % : 34 %-81 %)[9].
Delta semble causer des évolutions plus sévères de la maladie que les souches précédemment dominantes en Suisse. Selon des données recueillies en Écosse[10], l’infection par le variant Delta est environ deux fois plus susceptible d’entraîner une hospitalisation que l’infection par le variant Alpha (hazard ratio 1,39-2,47). Des données collectées au Canada montrent une augmentation de 108 % (IC 95 % : 80-138 %) du risque d’hospitalisation par rapport aux souches en circulation en 2020[11].
Efficacité de la vaccination contre le variant Delta
Des études quantifiant l’efficacité des vaccins à ARNm contre l’infection par le variant Delta (même asymptomatique) sont en cours. Le vaccin de Pfizer/BioNtech a une efficacité de 39 % (IC 95 % : 9-59 %) selon les données fournies par Israël[12]; et de 79 % (IC 95 % : 75-82 %)[13] selon les données récoltées en Écosse. Un nouveau rapport de l’étude REACT a calculé que l’efficacité du vaccin contre l’infection était de 49 % (IC 95 % : 22-67 %)[14] (ce rapport n’opère pas de distinction entre les vaccins utilisés en Angleterre).
La protection vaccinale contre les infections symptomatiques de Delta est réduite. Selon un rapport de Public Health England[15], l’efficacité est passée de 89 % (IC 95 % : 87-90 %) contre le variant Alpha, à 79 % (IC 95 % : 78-80 %) contre la variante Delta (voir également [16],[17] ; Pfizer/BioNtech). D’après les données canadiennes, l’efficacité contre les infections symptomatiques par la variante Delta est de 85 % (IC 95 % : 78-89 %) [18] (Pfizer/BioNtech et Moderna). Des études menées par Israël[19] estiment l’efficacité à 40,5 % seulement (8,7-61,2 %). On ignore pour l’heure quelle est la raison de cette efficacité qui semble être plus faible en Israël que dans les autres pays : une diminution de l’efficacité de la vaccination chez les premières personnes vaccinées en Israël, des vaccins différents (le Canada a utilisé, outre Pfizer/BioNtech, le vaccin Moderna) ou l’intervalle prolongé entre les deux vaccinations (surtout au Royaume-Uni) pourraient entrer en ligne de compte. Soulignons toutefois qu’une efficacité de 40 % contre l’infection signifie néanmoins que 4 infections sur 10 peuvent être évitées et qu’ainsi la vaccination freine également la dynamique de transmission.
La vaccination semble réduire la transmission par les personnes vaccinées infectées (parce que la phase infectieuse est plus brève[20], [21] et que les symptômes sont plus légers [22]), mais l’ampleur exacte de cette réduction ne peut pas encore être quantifiée. Si d’une part un nouveau rapport du CDC[23] montre que la charge virale de la variante Delta chez les personnes vaccinées est similaire à celle des personnes non vaccinées, de l’autre les données de l’étude REACT en Angleterre[24] indiquent que les personnes vaccinées ont une charge virale plus faible. Des données de Singapour résolues dans le temps[21] suggèrent que la charge virale chez les personnes vaccinées commence à un niveau aussi élevé que chez les non vaccinées, mais qu’elle diminue ensuite plus rapidement. Selon des données provenant des Pays-Bas, les personnes vaccinées sont moins susceptibles d’être porteuses de virus infectieux, même avec des charges virales similaires. Quoi qu’il en soit, ces données suggèrent que les personnes vaccinées infectées par Delta peuvent transmettre le virus mais moins fréquemment – la charge virale étant un corrélat important de la transmissibilité.
En tout état de cause, la protection vaccinale contre une évolution grave de la maladie demeure élevée. L’efficacité est d’environ 96 % (IC 95 % : 91-98 %) selon les données récoltées en Grande-Bretagne [25], [26] et de 88 % (IC 95 % : 78,9-93,2 %) selon les données concernant Israël [27]. (Ces estimations se réfèrent à la protection dont bénéficient les vaccinés par rapport aux non-vaccinés et ne sont pas ventilées en fonction des différents vaccins utilisés dans ces pays.) En d’autres termes, environ 9 hospitalisations sur 10 peuvent être évitées par une vaccination complète.
2. Situation dans les hôpitaux
Au cours des quatre dernières semaines, le nombre de patientes et de patients COVID-19 nécessitant une hospitalisation a doublé environ trois fois (et s’est donc multiplié par huit[28], [29]). La charge actuelle d’environ 60-70 [30] nouvelles admissions par jour dans les services normaux et d’environ 200 patients dans les unités de soins intensifs (voir section 1) est pour le moment gérable, sans que cela entrave le traitement des autres patients. L’augmentation rapide des besoins en espace et en personnel pour les patients COVID-19 signifie néanmoins que, dans les hôpitaux, des ressources humaines doivent être déplacées pour être disponibles pour le traitement complexe des patients COVID-19, en réduisant les activités dans d’autres services. Le COVID-19 fait augmenter rapidement et sensiblement la charge pour les hôpitaux.
À l’heure actuelle, le nombre de personnes hospitalisées est 2 fois inférieur au maximum de la deuxième vague, moment où les opérations chirurgicales électives ont dû être reportées à grande échelle en Suisse[31]. Lorsqu’un point de revirement est atteint et que le nombre de nouvelles infections diminue à nouveau, les hospitalisations continuent d’augmenter pendant environ 2,5-3 semaines en raison du délai entre l’infection et l’hospitalisation éventuelle[32]. Cela signifie qu’il faudra attendre 2,5 à 3 semaines pour que les interventions fassent leur effet et allègent la charge dans les hôpitaux.
L’année dernière à la même époque, le nombre d’hospitalisations n’avait pas encore augmenté. En 2020, une augmentation comparable des hospitalisations ne s’est produite qu’au début du mois d’octobre (figure 1). Le taux d’occupation des lits dans les unités de soins intensifs est actuellement au même niveau qu’à la fin d’octobre 2020 (figure 2).
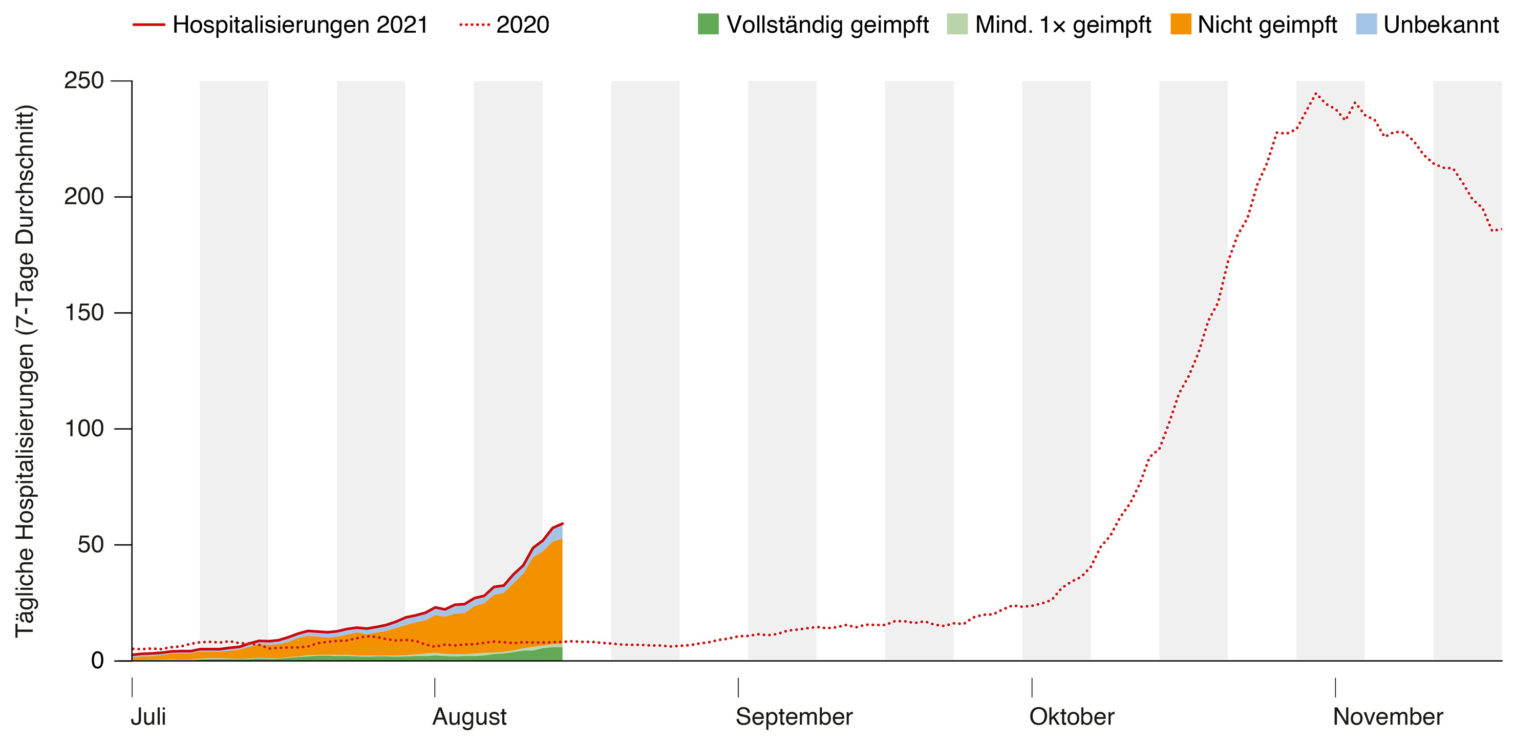
Figure 1 : Nombre de nouvelles hospitalisations par jour en 2021 (trait rouge plein) par rapport à l’année dernière 2020 (trait rouge pointillé). Les données de cette année sont divisées en patients entièrement vaccinés (qui ont reçu deux doses ; vert foncé), patients partiellement vaccinés (qui ont reçu une dose ; vert clair), patients non vaccinés (orange) et patients dont le statut vaccinal est inconnu (gris). Données de l’OFSP (23 août), les 9 derniers jours (à partir du 14.8.) ne sont pas indiqués en raison des notifications non encore reçues.
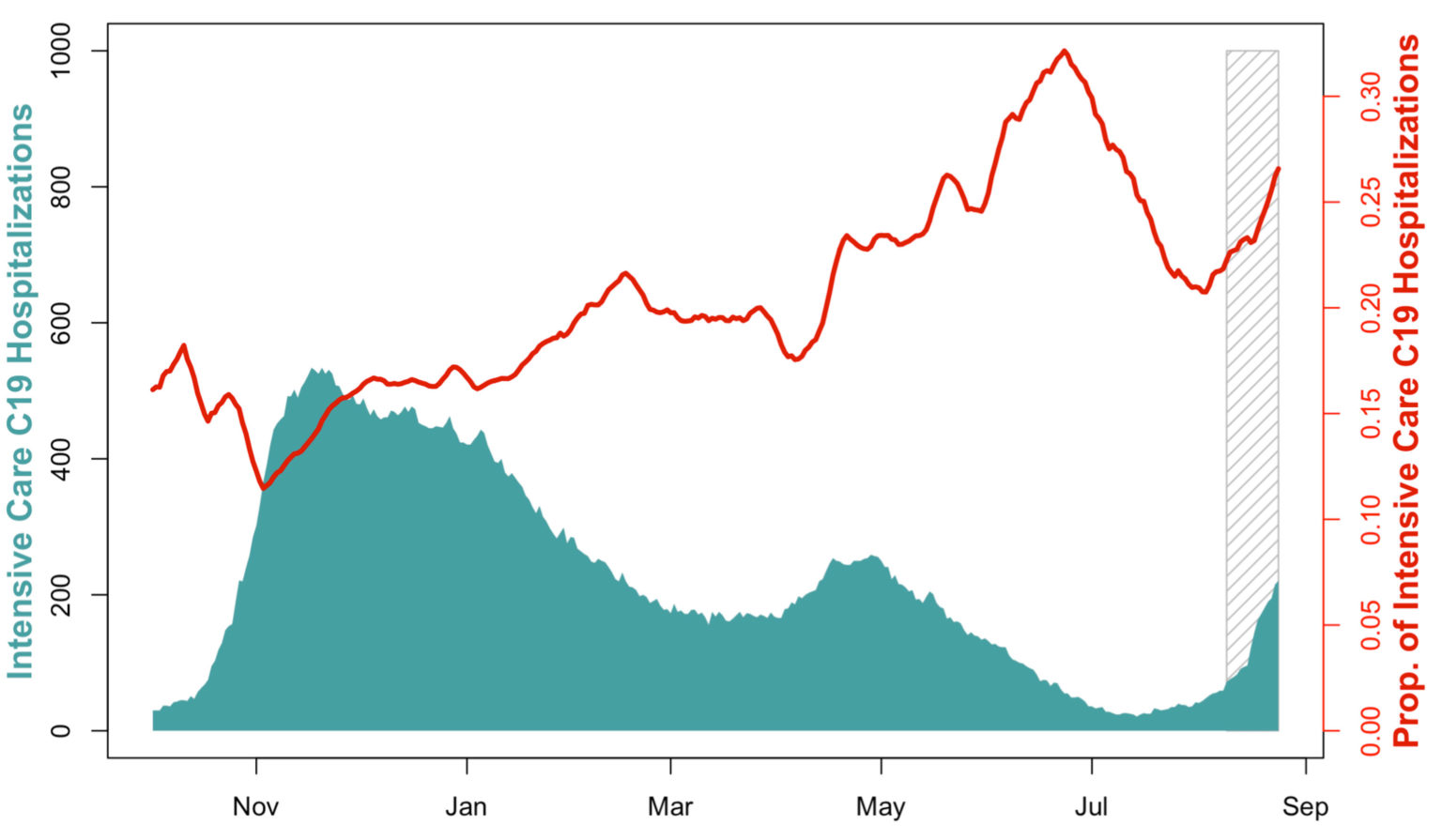
Figure 2. Occupation des lits des unités de soins intensifs par des patients COVID19 (vert) et proportion de patients COVID-19 hospitalisés et traités aux unités de soins intensifs (rouge). La source des données est décrite sur[33] et les chiffres ont été traités par le Health Geography and Policy Group, ETH Zurich.
Selon une étude réalisée au Canada, le risque de traitement en unité de soins intensifs est 2 à 4 fois plus élevé en cas d’infection par la variante du virus Delta que par les variantes du SARS-CoV-2 circulant en 2020[34]. Le risque de devoir subir un traitement médical intensif en cas d’infection par le virus Delta est également plus élevé par rapport aux variantes du virus présentant une mutation N501Y, Alpha notamment[35]. La dynamique actuelle en Suisse, avec un pourcentage plus élevé de patients nécessitant des soins intensifs parmi l’ensemble des patients hospitalisés, suit cette tendance (figure 2).
Actuellement, une proportion très élevée – plus de 25 % – de patients hospitalisés requiert un traitement aux soins intensifs. Lors de la deuxième vague en octobre 2020, ce pourcentage était d’environ 17 % (figure 2) et a augmenté avec la diffusion des variantes Alpha et Delta. Entre-temps, afin de désengorger les unités de soins intensifs, certains hôpitaux ont commencé à utiliser la ventilation dite non invasive (VNI) avec des masques spéciaux, la régulation de la pression de ventilation (appelée CPAP – continuous positive airway pressure) et un débit d’O2 très élevé dans les services normaux de soins COVID, qui seraient normalement réservés aux services de soins intensifs ou intermédiaires parce que ces types de soins requièrent une surveillance renforcée.
L’expérience de la deuxième vague et du risque accru de traitement en soins intensifs en cas d’infection par le variant Delta nous porte à croire que les capacités de traitement dans les unités de soins intensifs serviront de témoin indiquant que le système de santé a atteint les limites de ses capacités. En outre, selon nos prévisions, le taux d’occupation des lits de soins intensifs lié au COVID-19 continuera à augmenter pendant au moins 2,5 à 3 semaines après que la tendance épidémiologique des nouvelles infections aura atteint son point de revirement (c’est-à-dire une transition vers un déclin des infections avec une valeur R<1). Compte tenu du fait que les patients de COVID-19 ont nécessité, en moyenne, 15 jours de soins intensifs lors de la troisième vague (RISC-19-ICU, communication pers.), il faut s’attendre, cette fois-ci également, à ce que le taux d’occupation des lits de soins intensifs ne diminue que lentement.
Les patients du COVID-19 nécessitant une hospitalisation sont plus jeunes (médiane 54 ans ; EI 40-66 ans); >90 % ne sont pas complètement vaccinés et environ 30 % n’ont pas d’antécédents de maladie d’après les données du formulaire de notification clinique. Actuellement, environ 60-70 personnes sont hospitalisées chaque jour, soit environ un tiers du maximum de la deuxième vague pandémique en Suisse. Actuellement, environ 90 % des personnes hospitalisées ne sont pas entièrement vaccinées (figure 1) : en d’autres termes, il s’agit d’une «épidémie de non-vacciné·e·s». Si l’on ventile par groupe d’âge (figure 3), c’est dans la tranche d’âge 40-59 ans que l’on trouve le plus de cas en termes absolus. En raison d’une couverture vaccinale plus faible, les 20-39 ans contribuent presque autant à la charge dans les hôpitaux que les 60-79 ans. Ce n’est que parmi les personnes âgées de plus de 80 ans, chez qui le taux de vaccination est d’environ 82 %, que – en termes absolus – les personnes vaccinées (n=41) et non vaccinées (n=52) sont touchées dans une mesure similaire. On peut s’attendre à ce que la proportion de patients doublement vaccinés hospitalisés devienne plus importante à mesure que la couverture vaccinale augmente. Avec une couverture vaccinale de 100 %, 100 % des personnes hospitalisées seraient vaccinées. Toutefois, les chiffres concernant les personnes âgées de plus de 80 ans montrent toujours que l’efficacité de la vaccination avant l’hospitalisation est légèrement inférieure à 90 %.
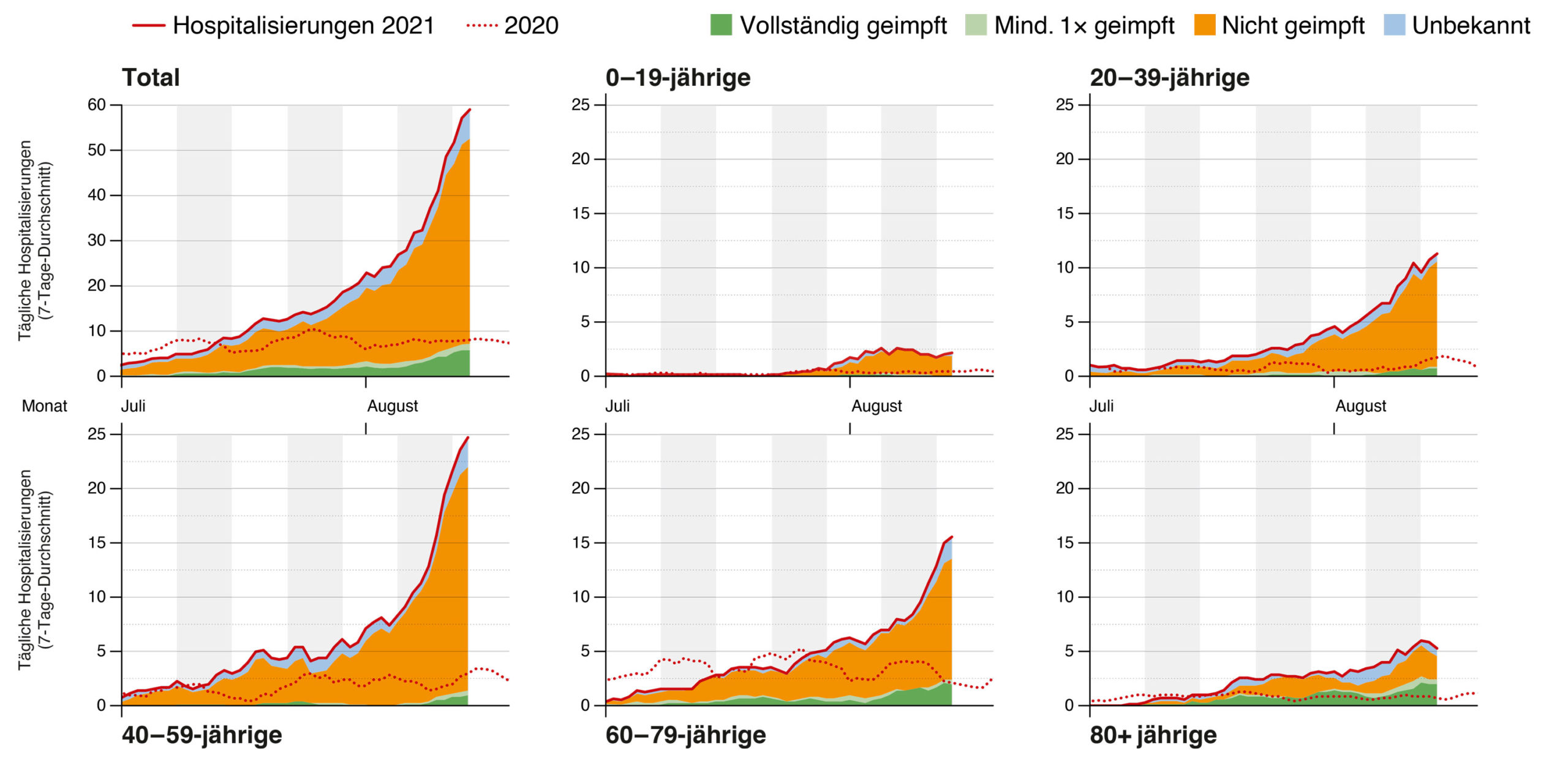
Figure 3 : Nombre de nouvelles hospitalisations par jour en 2021 (en bleu) par rapport à l’année dernière 2020 (en rouge), stratifié par âge [de haut en bas, et de gauche à droite : Total, 0-19 ans, 20-39 ans, 40-59 ans, 60-79 ans, 80+ ans]. Pour plus de détails, voir la légende de la figure 1.
Avec la variante Delta, nous observons une progression des formes graves de COVID-19 chez les individus âgés de 20 à 50 ans. La figure 4 montre que Delta a triplé le risque qu’une personne de 35 à 45 ans non vaccinée soit hospitalisée pour le COVID-19 depuis l’automne 2020. Pour l’instant, le risque est supérieur à 2 %. Considérant que la grande majorité des personnes entreront en contact avec le virus au cours de l’hiver prochain, le COVID-19 présente un risque sanitaire très élevé pour tous les groupes d’âge de plus de 30 ans non vaccinés.
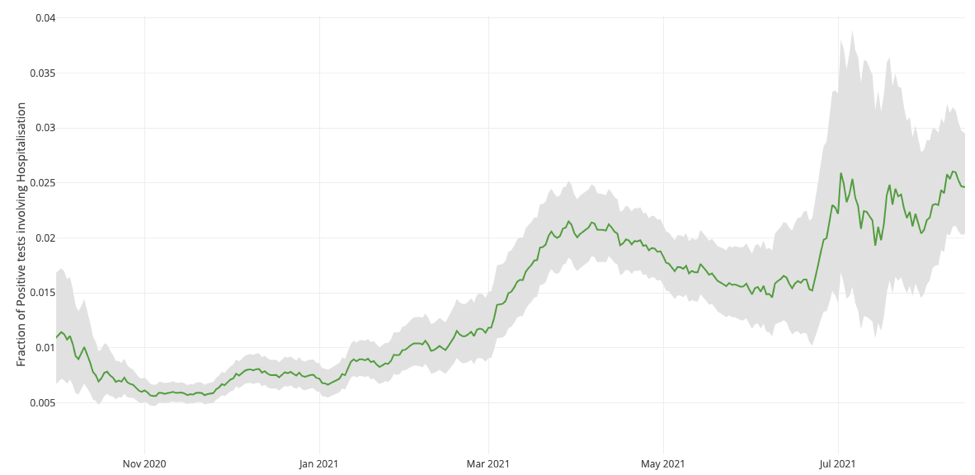
Figure 4 : Risque d’hospitalisation pour une personne âgée de 35 à 44 ans dont le test est positif (lissage sur 28 jours ; [36] – Dashboard Time Series).
Plus d’un tiers des personnes hospitalisées indiquent un pays d’Europe du Sud-Est comme lieu de séjour au moment de l’infection éventuelle. Pour 40 % des personnes hospitalisées, le formulaire de notification clinique contient les données relatives au site d’infection présumé. 80 % des sites d’infection présumés (si cette information est disponible) se trouvent au Kosovo et dans le nord de la Macédoine. Ces pays ont actuellement des taux d’incidence élevés, soit 990 par million et 463 par million ; à titre de comparaison, la Suisse a un taux de 298 par million ; [37]). Il est possible que ces personnes n’aient pas été suffisamment sensibilisées par la campagne de vaccination précédente et que le taux de vaccination soit inférieur à la moyenne ; or, les données permettant de l’affirmer font défaut.
Divers facteurs influenceront la dynamique de l’infection dans les semaines à venir.
Facteurs susceptibles de réduire les taux d’infection et d’hospitalisation :
Environ 40 % des personnes hospitalisées sont de retour d’un voyage à l’étranger (figure 5). Les vacances estivales se terminant dans tous les cantons, cet afflux externe de personnes infectées devrait diminuer dans 2 semaines au plus tard. En même temps, l’intensification du traçage des contacts peut ralentir la dynamique de l’infection. En ce qui concerne l’évolution de la pandémie à moyen terme, soit 8 à 12 semaines, tout progrès dans la vaccination sera crucial pour réduire les infections et les hospitalisations. Que le rythme de vaccination s’accélère est une priorité absolue et cruciale pour le décours de la pandémie à l’automne/hiver prochain et pour alléger la charge des hôpitaux.
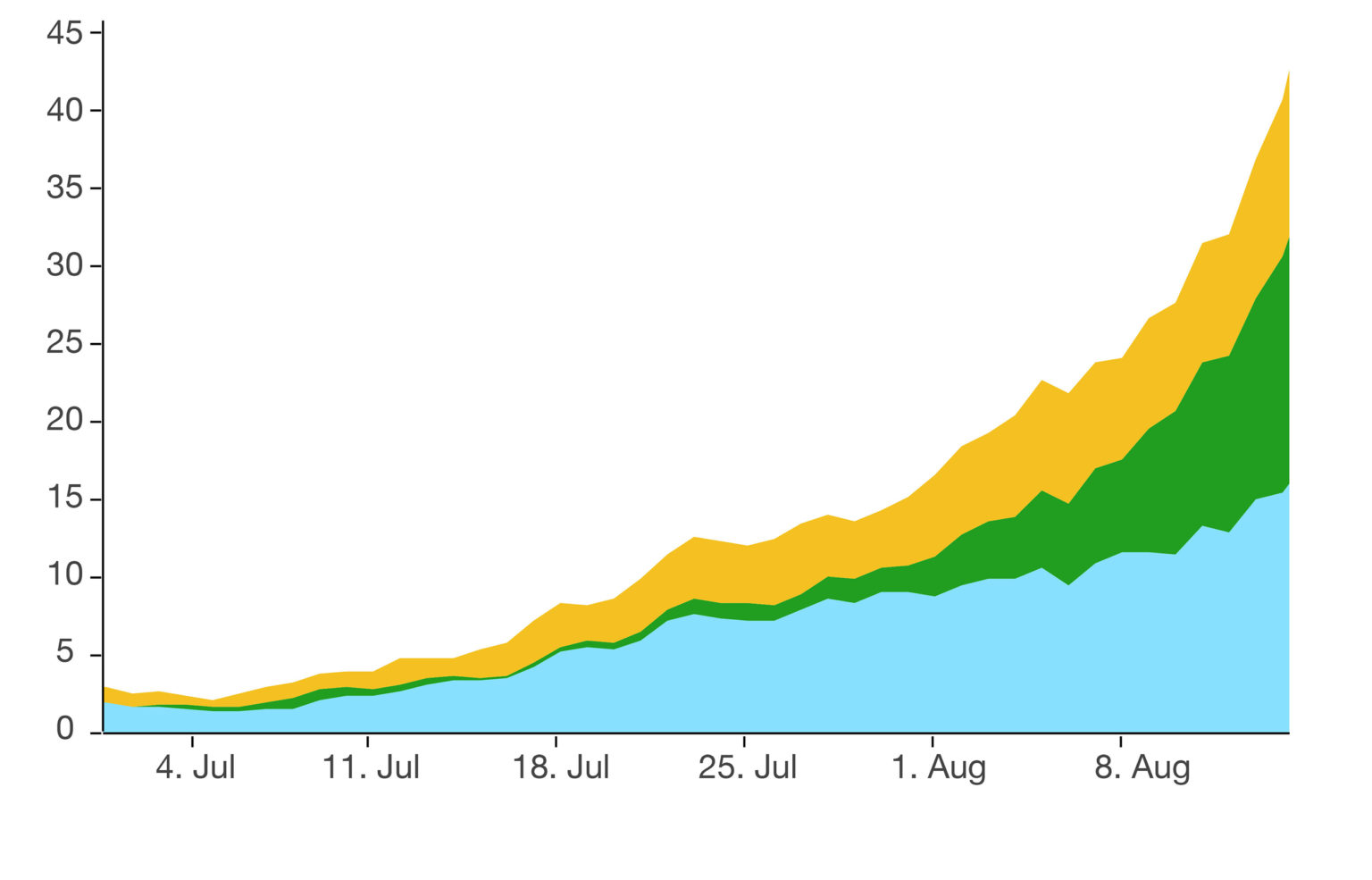
Figure 5. Proportion de patients hospitalisés (moyenne 7 jours) indiquant un site d’infection « local » (bleu), « de retour d’un voyage » (vert), dont >80 % en provenance d’Europe du Sud-Est et « inconnu » (jaune).
Facteurs qui augmentent potentiellement les taux d’infection et d’hospitalisation :
La rentrée scolaire, qui va de pair avec les nombreuses activités associatives, se traduit par une forte augmentation et une intensification des contacts parmi les enfants et les jeunes. En raison de la transmissibilité élevée du variant Delta et de la couverture vaccinale comparativement faible dans les groupes d’âge plus jeunes, il faut s’attendre à ce que l’activité virale devienne encore plus perceptible dans ce groupe d’âge et que cela favorise, dans l’ensemble, une accélération de l’épidémie. Dans les semaines à venir, on pourra observer si les plans de protection en cours, différant fortement d’une région à l’autre, seront en mesure de juguler suffisamment la progression. En ce qui concerne la forte augmentation de l’incidence au cours des deux derniers mois, ce résultat est conforme aux attentes. Dès que, à leur tour, les universités et autres établissements d’enseignement supérieur commenceront l’année académique avec un enseignement entièrement en face à face, on peut s’attendre là aussi à une accélération épidémiologique. De plus, la plupart des travailleurs retournent sur leur lieu de travail où des mesures de protection réduites s’appliquent, ce qui favorise également la circulation du virus.
Avec l’arrivée de l’automne, les températures plus fraîches et la modification de l’humidité de l’air favoriseront les infections par gouttelettes. Dans le même temps, les contacts sociaux ont lieu plus fréquemment et plus longtemps à l’intérieur, ce qui augmente la transmission du SARS-CoV-2 par aérosol [38], [39],[40]. Même si une quantification scientifique exacte de la saisonnalité cumulée du SARS-CoV-2 n’est pas encore possible, l’évolution de la pandémie en Suisse jusqu’à présent laisse présager une accélération épidémiologique importante en octobre/novembre.
Le comportement des gens est, concrètement, la plus grande inconnue qui influencera l’évolution future de la pandémie. Dans quelle mesure la population accepterait-elle d’appliquer à nouveau les mesures d’hygiène individuelles de manière plus systématique après 18 mois de pandémie ? Il n’est pas certain que l’augmentation du nombre de cas d’infection et d’hospitalisation ait une influence significative sur le nombre de contacts sociaux, sur les mesures d’hygiène de base appliquées, ni même sur la volonté de se faire vacciner.
En résumé, les estimations scientifiques quant à l’évolution des infections et des hospitalisations au cours des prochaines semaines sont marquées par l’incertitude. Si deux autres doublements ont lieu, la charge sur le système de santé correspondra à la situation au sommet de la deuxième vague. Pour les vacances d’automne également, le risque de constater que de nombreuses personnes infectées reviennent de vacances réapparaîtra ; c’est pourquoi il faudrait définir et publier en temps utile une stratégie pour gérer cet état de fait (quarantaine / tests).
3. Aspects économiques de la vaccination
L’économie continue de se redresser. Dans ses prévisions pour l’été publiées le 22 juin 2021, le KOF prévoyait des taux de croissance annualisés du PIB de 6 % et 2 % pour les troisième et quatrième trimestres de 2021[41]. Ainsi, les expectatives fondamentalement positives des entreprises suisses concernant la situation économique dans son ensemble – selon les résultats des enquêtes du KOF de juillet et août – coïncident avec cette évaluation du Centre de recherches conjoncturelles sur la poursuite du développement économique global de la Suisse. Un scénario plus pessimiste qui, en raison de la propagation de la variante Delta, s’attend à ce que le nombre de cas de COVID augmente plus tôt et plus fortement qu’attendu par les prévisions d’été du KOF, l’effet de coup d’arrêt de la reprise économique ne sera pas durable.
Le scénario plus sombre publié par le KOF le 4 août 2021[42] s’attend à une augmentation du nombre de cas d’une ampleur similaire à celle de l’automne/hiver dernier. Il escompte toutefois que les progrès réalisés en matière de vaccination et à l’aide des mesures ciblées permettront d’éviter une surcharge du système de santé et que la sphère politique n’aura pas à décider de mesures générales de protection drastiques.
Dans ce scénario, plus morose que les prévisions du KOF de juin sur la pandémie, la croissance du PIB en Suisse s’élèverait à 3,8 % cette année (prévisions pour l’été du 22.06.2021 : 4,0 %). Les taux de croissance trimestriels annualisés seraient alors de 5 % et de 1 % pour les troisième et quatrième trimestres de 2021. La vague pandémique nettement plus forte prévue dans le scénario le plus pessimiste entraîne une perte économique estimée à environ 1,5 milliard de francs suisses. Par rapport aux première et deuxième vagues, l’économie devrait être beaucoup moins affectée par les mesures visant à atténuer cette deuxième vague qui sont actuellement en discussion ; en effet, contrairement à l’année précédente, celles-ci porteraient surtout sur les extensions du champ d’application des certificats COVID, et non plus sur les fermetures. Rendre les certificats obligatoires constitue une restriction nettement moins sévère de l’activité économique qu’une fermeture de pans entiers de l’économie. En outre, les entreprises ont appris à gérer le travail à distance avec leurs collaboratrices et collaborateurs ainsi que l’obligation de porter des masques et les gestes barrière. Du côté de la demande, les pertes économiques potentielles sont concentrées dans les secteurs de l’hôtellerie, des arts et du divertissement, des services à la personne et des soins de santé. Du côté de l’offre, il faudra faire face, dans tous les secteurs, à un nombre d’absences du travail supérieur à la moyenne en raison de la vague d’infections.
L’économie tirerait donc avantage d’un taux de couverture vaccinale plus élevé car le risque de devoir recourir à des mesures non pharmaceutiques renforcées est ainsi réduit. En outre, un nombre élevé de cas entraîne des pertes d’heures de travail dues à l’isolement et à la quarantaine, et conduit à un comportement plus prudent des consommateurs. Ces évolutions, qui entravent l’économie, peuvent également être ralenties par la vaccination.
Du point de vue de la gestion des affaires, il est également dans l’intérêt de la plupart des employeurs que leur personnel soit vacciné. Un simple calcul approximatif permet de s’en rendre compte. Nous nous demandons ce qu’il en coûte, économiquement parlant, d’une part de vacciner toutes les personnes qui ne le sont pas encore et qui n’ont pas encore été infectées par le COVID, et de l’autre, ce qu’il en coûte si ces personnes restent non vaccinées – ce qui, très probablement signifierait pour celles-ci, une infection au COVD, tôt ou tard.
Bien sûr, il peut aussi y avoir des avancées en matière de vaccins, et il se peut que des personnes non vaccinées parviennent à éviter l’infection malgré la variante Delta, et que d’autres personnes non vaccinées souffriront du syndrome post-COVID-19. Mais faisons abstraction de ces aspects complexes par souci de simplification.
Pour une vaccination à l’ARNm, il faut généralement s’attendre à une incapacité de travail d’un jour environ en raison d’une fatigue due à la fièvre. Par contre, si l’on est infecté, on doit rester en isolement pendant plusieurs jours – et probablement que des collègues sont également envoyés en quarantaine. À cela s’ajoute que les dates de vaccination peuvent être planifiées, mais pas les infections. Cela implique que la vaccination est moins onéreuse que l’infection d’un point de vue économique pour l’employeur – même si l’on tient compte du fait que les absences dues à l’isolement ou à la quarantaine donnent droit à des indemnités journalières de maladie ou à une compensation pour perte de revenus. Le PIB moyen par personne active et par jour en Suisse est d’environ 400 CHF (voir ici). La vaccination est donc un investissement rentable du simple point de vue de la perte de travail attendue – même si l’on augmente encore les ressources qui lui sont consacrées. Un calcul économique plus large étayerait certainement cette conclusion. Car on pourrait alors inclure le fait que la vaccination réduit le risque de surpopulation hospitalière, et que des restrictions économiques plus draconiennes (qu’elles soient spontanées ou ordonnées par les autorités) ou même des fermetures deviennent ainsi moins probables. Ces risques ne sont actuellement pas quantifiables de manière concluante compte tenu des impondérables épidémiologiques mentionnés ci-dessus.
Références:
[1] https://sciencetaskforce.ch/fr/taux-de-reproduction/ et https://ibz-shiny.ethz.ch/covid-19-re-international/ : Les estimations de Re au cours des derniers jours peuvent être sujettes à de légères fluctuations, lesquelles se produisent en particulier dans les petites régions, lors de changements survenant dans la dynamique, ou lorsque le nombre de cas est faible.
[2] https://sciencetaskforce.ch/fr/taux-de-reproduction/ et https://ibz-shiny.ethz.ch/covid-19-re-international/ : Les estimations de Re au cours des derniers jours peuvent être sujettes à de légères fluctuations, lesquelles se produisent en particulier dans les petites régions, lors de changements survenant dans la dynamique, ou lorsque le nombre de cas est faible.
[3] https://ibz-shiny.ethz.ch/covidDashboard/trends: Les nombres de cas confirmés et d’hospitalisations/décès des 3 et 5 derniers jours respectivement ne sont pas pris en compte en raison des décalages temporels de notification.
[4] https://ibz-shiny.ethz.ch/covidDashboard/, Dashboard Time Series
[6] https://www.covid19.admin.ch
[7] https://cov-spectrum.ethz.ch/
[8] https://cov-spectrum.ethz.ch/
[9] https://assets.publishing.service.gov.uk/government/uploads/system/uploads/attachment_data/file/993358/s1288_Warwick_RoadMap_Step_4.pdf
[10] https://www.thelancet.com/journals/lancet/article/PIIS0140-6736(21)01358-1/fulltext
[11] https://doi.org/10.1101/2021.07.05.21260050
[12] https://www.gov.il/BlobFolder/reports/vaccine-efficacy-safety-follow-up-committee/he/files_publications_corona_two-dose-vaccination-data.pdf
[13] https://www.thelancet.com/journals/lancet/article/PIIS0140-6736(21)01358-1/fulltext
[14] https://spiral.imperial.ac.uk/bitstream/10044/1/90800/2/react1_r13_final_preprint_final.pdf
[15] https://assets.publishing.service.gov.uk/government/uploads/system/uploads/attachment_data/file/1010472/Vaccine_surveillance_report_-_week_32.pdf
[16] https://www.nejm.org/doi/full/10.1056/NEJMoa2108891
[17] https://doi.org/10.1101/2021.07.05.21260050
[18] https://www.alberta.ca/stats/covid-19-alberta-statistics.htm#vaccine-outcomes
[19] https://www.gov.il/BlobFolder/reports/vaccine-efficacy-safety-follow-up-committee/he/files_publications_corona_two-dose-vaccination-data.pdf
[20] https://www.medrxiv.org/content/10.1101/2021.08.20.21262158v1
[21] https://www.medrxiv.org/content/10.1101/2021.07.28.21261295v1.full.pdf
[22] https://www.bmj.com/content/371/bmj.m4851.full
[23] https://www.cdc.gov/mmwr/volumes/70/wr/mm7031e2.htm?s_cid=mm7031e2_w
[24] https://spiral.imperial.ac.uk/bitstream/10044/1/90800/2/react1_r13_final_preprint_final.pdf
[25] https://assets.publishing.service.gov.uk/government/uploads/system/uploads/attachment_data/file/1010472/Vaccine_surveillance_report_-_week_32.pdf
[26] https://khub.net/web/phe-national/public-library/-/document_library/v2WsRK3ZlEig/view_file/479607329?_com_liferay_document_library_web_portlet_DLPortlet_INSTANCE_v2WsRK3ZlEig_redirect=https%3A%2F%2Fkhub.net%3A443%2Fweb%2Fphe-national%2Fpublic-library%2F-%2Fdocument_library%2Fv2WsRK3ZlEig%2Fview%2F479607266
[27] https://www.gov.il/BlobFolder/reports/vaccine-efficacy-safety-follow-up-committee/he/files_publications_corona_two-dose-vaccination-data.pdf
[28] https://www.covid19.admin.ch/en/overview
[29] https://ibz-shiny.ethz.ch/covidDashboard/, Dashboard Time Series
[30] https://www.covid19.admin.ch/fr/epidemiologic/hosp?rel=abs
[31] https://sciencetaskforce.ch/fr/policy-brief/les-consequences-de-la-saturation-des-unites-de-soins-intensifs/
[32] https://sciencetaskforce.ch/fr/rapport-scientifique-3-aout-2021/
[33] https://icumonitoring.ch/
[34] https://www.medrxiv.org/content/10.1101/2021.07.05.21260050v2
[35] https://www.medrxiv.org/content/10.1101/2021.07.05.21260050v2
[36] https://ibz-shiny.ethz.ch/covidDashboard/
[37] https://ourworldindata.org/explorers/coronavirus-data-explorer
[38] https://pubmed.ncbi.nlm.nih.gov/32196426/
[39] https://doi.org/10.7554/eLife.65902
[40] https://sciencetaskforce.ch/fr/policy-brief/le-role-des-aerosols-dans-la-transmission-du-sars-cov-2/
[41] https://kof.ethz.ch/fr/news-et-manifestations/medias/communiques-de-presse/2021/06/previsions-conjoncturelles.html
[42] https://kof.ethz.ch/fr/news-et-manifestations/medias/communiques-de-presse/2021/08/enquetes-conjoncturelles.html
